Leki przeciwhistaminowe, Antagoniści receptora histaminowego lub Blokery receptora histaminowego, to leki stosowane w leczeniu reakcji alergicznych w celu zneutralizowania skutków działania własnej histaminy organizmu. Leki przeciwhistaminowe odkryto w 1937 roku, a po raz pierwszy zastosowano terapeutycznie w 1942 roku.
Co to są leki przeciwhistaminowe?

Leki przeciwhistaminowe są wykorzystywane w alergicznych reakcjach immunologicznych organizmu w celu zneutralizowania skutków działania histaminy. Histaminy wiążą się z receptorami, aby wywołać odpowiedź immunologiczną organizmu. Leki przeciwhistaminowe blokują miejsca dokowania receptorów, spośród których istnieją cztery różne typy: receptory H1, H2, H3 i H4.
Histamina jest hormonem wytwarzanym przez organizm i występuje w postaci nieaktywnej głównie w komórkach tucznych i leukocytach, które są częścią układu odpornościowego. Jeśli organizm jest narażony na antygeny - substancje obce dla organizmu i wywołujące alergie - przyczepiają się one do leukocytów lub tzw. Immunoglobuliny E, która znajduje się na powierzchni leukocytów.
Leukocyty ulegają zniszczeniu, a przechowywana w nich histamina zostaje uwolniona. Aby zmniejszyć konsekwencje uwalniania histamin i zapobiec dalszemu uwalnianiu histamin, lekarz przepisuje i podaje leki przeciwhistaminowe.
Zastosowanie, działanie i zastosowanie
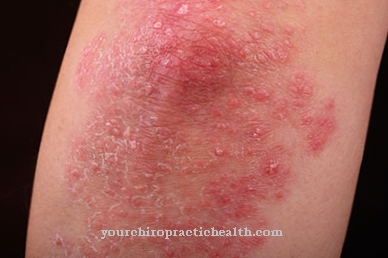
Leki przeciwhistaminowe są używane do reakcji alergicznych. Leki przeciwhistaminowe nie tylko blokują receptory, aby histaminy nie mogły się z nimi ponownie wiązać, ale także działają na histaminę, która została już uwolniona przez leukocyty. Receptory są podzielone na cztery grupy: receptory H1, H2, H3 i H4.
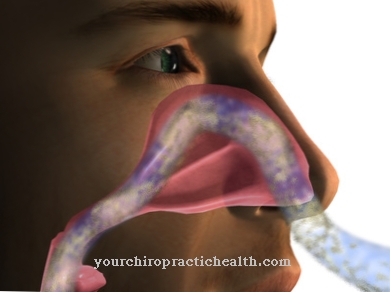
Receptory H1 powodują w organizmie następujące reakcje: Naczynia krwionośne rozszerzają się, powodując spadek ciśnienia krwi. Ściany naczynia stają się bardziej przepuszczalne. W rezultacie oprócz zaczerwienienia skóry pojawia się obrzęk (zatrzymanie wody). Gdy naczynia krwionośne rozszerzają się, receptory H1 w oskrzelach działają odwrotnie.
Szczególnie zagrożeni są astmatycy, ponieważ oskrzela mogą zagrażać życiu. Dodatkowo receptory H1 stymulują przekazywanie bodźców do nerwów, dzięki czemu skóra reaguje nadwrażliwością na dotyk i pojawia się swędzenie.
Jeśli histaminy wiążą się z receptorami H2, wyzwala to reakcje w układzie sercowo-naczyniowym. Częstość akcji serca wzrasta, a naczynia płucne rozszerzają się. Ponadto działają zapalnie na błonę śluzową żołądka i pobudzają wydzielanie kwasu żołądkowego, co może prowadzić do zapalenia błony śluzowej żołądka i zgagi.
Kiedy histamina wiąże się z receptorami H3, zachodzą procesy samoregulacji. Uwalnianie histaminy jest zahamowane. Badania nad receptorami H4 są jeszcze w powijakach, ale uważa się, że mają one wpływ na astmę alergiczną.
Leki przeciwhistaminowe znoszą działanie hormonu histaminy. Z tego powodu istnieją dwa rodzaje leków przeciwhistaminowych: leki przeciwhistaminowe H1 i H2. Leki przeciwhistaminowe H1 są stosowane głównie w przypadku kataru siennego, pokrzywki (pokrzywki) i innych reakcji alergicznych (łzawienie, swędzenie oczu, katar, duszność itp.).
Leki przeciwhistaminowe H1 mają działanie spazmolityczne (przeciwskurczowe) i uszczelniające naczynia. Rozszerzone już naczynia krwionośne zwężają się, zmniejsza się przepuszczalność ścian naczyń, przez co ustępują obrzęki, zaczerwienienia skóry i swędzenie. Leki przeciwhistaminowe H2 blokują receptory H2, dzięki czemu nie mogą wystąpić reakcje zapalne w żołądku. Leki przeciwhistaminowe H2 hamują wydzielanie kwasu żołądkowego.
W zależności od zastosowanego składnika aktywnego jego działanie ustala. re. Zwykle od 30 do 60 minut. Po około trzech godzinach maks. Skuteczność zwykle sięga i utrzymuje się przez jeden dzień, a efekt stopniowo zanika z biegiem godzin.
Oprócz leczenia reakcji alergicznych leki przeciwhistaminowe są również stosowane w leczeniu wrzodów żołądka, ADHD, zaburzeń snu i choroby Alzheimera.
Ziołowe, naturalne i farmaceutyczne leki przeciwhistaminowe
Leki przeciwhistaminowe są dotychczas na rynku jedynie jako leki przeciwhistaminowe H1 i H2 i dzielą się na tzw. trzy generacje: leki przeciwhistaminowe I generacji, II generacji i III generacji.
Leki przeciwhistaminowe pierwszej generacji obejmują za. następujące grupy składników aktywnych: Bamipin, Clemastin i Dimetinden, Promethazine, Diphenhydramine, Ketotifen i Dimenhydriant. Leki te mają wiele skutków ubocznych. Z tego powodu nie są już stosowane w postaci doustnej (tabletki itp.). Stosuje się go głównie zewnętrznie za pomocą maści, kropli, żeli i kremów.
Wraz z rozwojem leków przeciwhistaminowych II generacji ww Efekty uboczne są zmniejszone lub już nie występują. Grupy leków drugiej generacji to u. za. Azelastyna, cetyryzyna, loratadyna, lewokabastyna, feksofenadyna i mizolastyna.
Postaciami dawkowania są tabletki, kapsułki, tabletki o przedłużonym uwalnianiu, maści, aerozole do nosa, krople do oczu oraz, w przypadku ostrych i ciężkich reakcji alergicznych, roztwory do wstrzykiwań lub wlewów. Część leków przeciwhistaminowych jest dostępna w aptekach bez recepty (głównie II generacji), ale są też leki na receptę (I generacji), które muszą być przepisane przez lekarza.
Oprócz produktów chemiczno-farmakologicznych istnieją również naturalne leki przeciwhistaminowe, które w połączeniu mogą zmniejszać reakcję alergiczną organizmu. Kwas askorbinowy, askorbinian i palmitynian askorbylu (witamina C) zapewniają szybszy rozkład histaminy. Kwas pantotenowy (witamina B5) jest ważnym budulcem w produkcji kortyzolu w nadnerczach. Kortyzol ma właściwości przeciwzapalne. Wapń i cynk mogą blokować punkty dokowania receptorów, przez co histamina nie może się ustalić. Mangan może blokować uwalnianie histaminy i przyspieszać rozkład histaminy.
Flawonoidy to przeciwutleniacze, które mogą mieć działanie przeciwzapalne. Flawonoidy hesperydyna, rutyna i kwercetyna mogą działać stabilizująco na komórki tuczne, tak że nie mogą zostać zniszczone przez antygeny, a histamina nie może zostać uwolniona.
Zagrożenia i skutki uboczne
Leki przeciwhistaminowe Pierwsza generacja ma wiele skutków ubocznych. Leki przeciwhistaminowe H1 są łatwo dostępne dla OUN, co oznacza, że mogą przekraczać barierę krew-mózg, dzięki czemu działają bezpośrednio w mózgu i rdzeniu kręgowym. W rezultacie mogą wystąpić działania niepożądane, takie jak zmęczenie, spadek ciśnienia krwi, przyspieszone bicie serca, ból głowy, nudności, wymioty oraz zaburzenia czynności wątroby i nerek.
Ponieważ leki przeciwhistaminowe z tej grupy mają działanie uspokajające (nasenne), zdolność prowadzenia pojazdów i obsługiwania maszyn jest znacznie ograniczona. W przypadku arytmii serca, jaskry (jaskry), epilepsji, astmy oraz zaburzeń czynności wątroby i nerek, nie wolno przyjmować leków przeciwhistaminowych H1 pierwszej generacji, ponieważ sprzyjają tym chorobom. Nie należy stosować leków przeciwhistaminowych w okresie ciąży i karmienia piersią.
Leki przeciwhistaminowe drugiej generacji nie mogą już przenikać przez barierę krew-mózg, co znacznie ogranicza ich skutki uboczne. Jednak o.g. Występują skutki uboczne, ale ich występowanie jest znacznie mniej powszechne.
Efekty uboczne mogą również wystąpić w przypadku naturalnych leków przeciwhistaminowych. Przedawkowanie witamin i minerałów może prowadzić do chorób układu krążenia (w tym zawału mięśnia sercowego), a także do zaburzeń czynności nerek i wątroby.
Interakcje lekowe
Leki przeciwhistaminowe Pierwsza generacja w połączeniu z trójpierścieniowymi lekami przeciwdepresyjnymi von trójpierścieniowych może prowadzić do powstania jaskry (jaskry). Preparatów z grup substancji czynnych azelastyny i cetyryzyny nie wolno łączyć ze sobą, ponieważ w wyniku interakcji mogą wystąpić choroby układu krążenia.
Nie należy przyjmować leków przeciwhistaminowych razem z lekami przeciwbólowymi (przeciwbólowymi), lekami nasennymi i znieczulającymi. Leki przeciwhistaminowe H1 i H2 nie mogą być przyjmowane razem z beta-blokerami i inhibitorami ACE (leki na nadciśnienie) lub z lekami krzepnięcia krwi (warfaryna).





.jpg)
.jpg)


.jpg)
.jpg)