Leishmania tropica należą do dużej grupy pierwotniaków z wiciowcami, które żyją wewnątrzkomórkowo w makrofagach w tkance skóry i do ich dystrybucji wymagają zmiany żywiciela między muszką piaskową lub komarem motylkowym a kręgowcami. Są przyczyną skórnej leiszmaniozy, zwanej także guzem orientalnym, która występuje głównie w południowej Europie i krajach azjatyckich. Pierwotniaki wiedzą, jak przetrwać fagocytozę, gdy przenikną do krwiobiegu i rozmnażają się wewnątrzkomórkowo w makrofagach we krwi.
Co to jest Leishmania tropica?
Wiciowate pierwotniaki Leishmania tropica tworzą podgatunek z rodzaju Leishmania i są również znane jako Hemoflagellates wyznaczony. Aby się rozprzestrzenić, potrzebują zmiany żywiciela między ludźmi lub innymi kręgowcami a muchą piaskową (Phlebotomus) lub komarem motylkowym (Nematocera).
Wraz ze zmianą żywiciela zawsze następuje zmiana między wiciowatą (promastigota) a niebiczowaną (amastigota) formą patogenu. Patogeny promastigota dojrzewają w zakażonym komarze i wykorzystują swoją wici do aktywnego przemieszczania się do aparatu ukąszenia komara. Kiedy komar gryzie naczynie krwionośne u człowieka lub innego zwierzęcia będącego żywicielem, wiciowate patogeny dostają się do otaczającej tkanki. Są rozpoznawane jako wrogie przez układ odpornościowy i dlatego są fagocytowane przez polimorficzne neutrofile (PMN).
Leishmania tropica przeżywa fagocytozę i jest początkowo chroniona wewnątrzkomórkowo. Docierają do swoich faktycznych komórek gospodarza, makrofagów, po apoptozie PMN i odnowionej fagocytozie - w tym przypadku przez makrofagi. W makrofagach przekształcają się w formę amastigoty wewnątrzkomórkowo i mogą się namnażać poprzez podział.
Po ponownym uwolnieniu patogenu do krwi, niezakażony lub już zakażony komar może wchłonąć patogeny przez swoją trąbkę, która następnie przekształca się w formę amastigoty u komara, tak że cykl zostaje zamknięty.
Występowanie, dystrybucja i właściwości
Leishmania tropica występuje głównie w krajach Azji Zachodniej i Środkowej. Występowania endemiczne występują w pasie od Turcji do Pakistanu, w niektórych częściach Indii, w Grecji i na niektórych obszarach Afryki Północnej. Pasożyt jest zakaźny tylko wtedy, gdy zostanie wprowadzony bezpośrednio do krwiobiegu w postaci wici. Infekcja następuje naturalnie przez ukąszenie zakażonego piasku lub komara motyla.
Patogeny znajdują się w komarze w bezpośrednim sąsiedztwie aparatu ssącego komara. Są wypłukiwane wydzieliną antykoagulantu, którą komar wydala do rany kłutej, aby zapobiec krzepnięciu krwi i transportowanej bezpośrednio do otaczającej tkanki. W tkance są wychwytywane i fagocytowane przez pierwszą falę obrony immunologicznej przed patogenami, polimorficznymi neutrofilami, ale w dużej mierze wiedzą, jak przetrwać fagocytozę, ponieważ wytwarzają chemokiny, które uniemożliwiają PMN uwalnianie ich substancji proteolitycznych .
Ponadto wiciowata postać patogenu jest zdolna do wydzielania chemokin, które hamują pewne chemokiny w neutrofilach, które normalnie przyciągają inne leukocyty, takie jak monocyty i komórki NK. Uwalniając enzym, który wydłuża średni czas przeżycia neutrofili, zwykle z kilku godzin do dwóch do trzech dni, patogeny mogą „czekać” na pojawienie się makrofagów, ich ostatecznych komórek gospodarza.
Aktywnie wspierają granulocyty gospodarza w uwalnianiu chemokin, które przyciągają makrofagi. Apoptoza, zaprogramowana i uporządkowana śmierć komórek PMN, stymuluje makrofagi do fagocytozy komórek apoptotycznych bez uwalniania ich substancji proteolitycznych. Amastigotyk Leishmania tropica może być zatem wchłaniany przez makrofagi wraz z fragmentami granulocytów w stanie nieuszkodzonym i niewykrytym i jest teraz, że tak powiem, wewnątrzkomórkowo bezpieczny. W makrofagach patogeny zmieniają się z promastigoty w formę amastigoty i namnażają się poprzez podział komórkowy.
Choroby i dolegliwości
Leishmania tropica powoduje skórną postać leiszmaniozy. Patogen jest przenoszony do tkanki skórnej przez ukąszenie zakażonej muchy piaskowej, tak że objawy choroby pojawiają się średnio po okresie inkubacji trwającym od dwóch do ośmiu miesięcy. W wyjątkowych przypadkach okres inkubacji może być znacznie dłuższy, nawet do kilku lat.
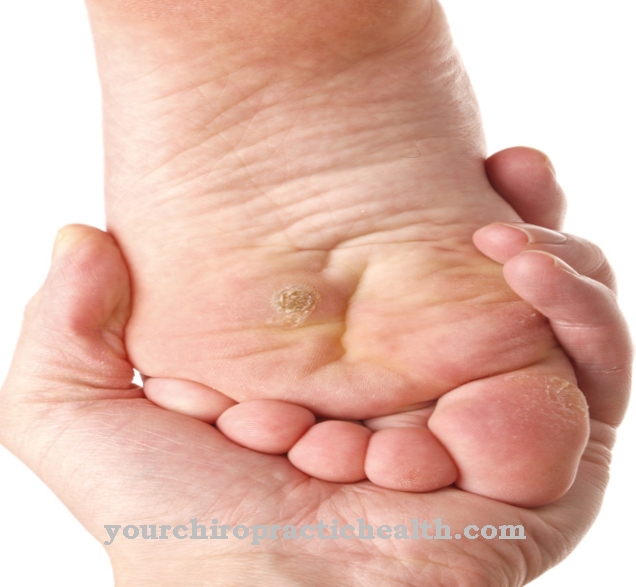
Leiszmanioza tropica prowadzi do suchych, zrogowaciałych guzków skóry, które są bezbolesne i nie swędzą. Nieleczone guzy skóry zwykle goją się samoistnie po 6 do 15 miesiącach, ale czasami pozostawiają szpecące blizny. Po wyleczeniu choroby zwykle występuje odporność na całe życie.
W rzadkich przypadkach nawracająca (nawracająca) leiszmanioza skórna może wystąpić po roku do 15 lat. Nawracająca postać choroby zwykle objawia się licznymi grudkami, które powoli powiększają się na nieregularnych krawędziach i powoli rogowacieją i goją się od środka. W grudkach jest stosunkowo niewiele patogenów. W przeciwieństwie do trzewnych postaci choroby (które atakują jelita), skórna leiszmanioza tropica jest zwykle bardziej nieszkodliwa, ale zwykle pozostawia nieestetyczne blizny.
Do leczenia dostępnych jest kilka antybiotyków działających ogólnoustrojowo i antybiotyki stosowane miejscowo. Nie istnieją żadne szczepienia ani inne bezpośrednie środki zapobiegawcze w celu zapobiegania infekcjom. Najlepszą ochroną jest ochrona w nocy moskitierą w miejscach zagrożonych wyginięciem, a za dnia stosowanie środka odstraszającego komary.



.jpg)
.jpg)


.jpg)
.jpg)