Tak jak Organiczny psychosyndrom nazywane są wszystkie zmiany psychologiczne, które można przypisać chorobie organicznej, zwykle mózgu. Stary termin „organiczny psychosyndrom mózgu” jest już prawie nie używany. Organiczny psychosyndrom - lub fizycznie uzasadniona psychoza - ogólnie dzieli się na postać ostrą i przewlekłą.
Co to jest organiczny psychosyndrom?

© peterschreiber.media - stock.adobe.com
Lekarze mówią o organicznym psychosyndromie, gdy zmiana psychologiczna (np. Majaczenie, zaburzenia świadomości, demencja, splątanie itp.) Ma podłoże organiczne, np. guz mózgu, krwotok mózgowy, zapalenie mózgu lub jeśli występuje w wyniku urazowego uszkodzenia mózgu.
Organiczny psychosyndrom może poprzedzać nie tylko różne choroby mózgu, ale także szereg innych chorób fizycznych. Organiczny psychosyndrom, jako forma wywołana organicznie, należy ściśle odróżnić od innych typów zmian psychologicznych: od psychoz endogennych, tj. psychozy usprawiedliwione predyspozycjami, takimi jak depresja, mania czy schizofrenia oraz psychozy egzogenne, tj. zaburzenia psychiczne spowodowane czynnikami zewnętrznymi.
Ponadto w organicznym psychosyndromie rozróżnia się ostry organiczny psychosyndrom i ostry organiczny psychosyndrom. Zasadniczo wiek i zasięg mózgowy lub fizyczny odgrywają ważną rolę w rokowaniu i prawdopodobnym przebiegu tej choroby lub tego zespołu. Ze względu na szeroki wachlarz możliwych przyczyn, jak najdokładniejsza diagnoza jest podstawowym warunkiem długotrwałej skutecznej terapii psychosyndromu organicznego.
przyczyny
Choć przejawy organicznego psychosyndromu są różnorodne, przyczyny wyzwalające mogą być równie różnorodne. Na przykład, gdy występuje demencja, mogą występować różne choroby mózgu, takie jak udar mózgu (udar mózgu), urazowe uszkodzenie mózgu, guz mózgu, zapalenie mózgu lub zapalenie opon mózgowych, krwotok mózgowy, ale także, między innymi, padaczka.
Jeśli chodzi o przyczyny pozamózgowe, za organiczny psychosyndrom może również odpowiadać wiele różnych chorób metabolicznych: należą do nich hipoglikemia lub hipoglikemia, mocznica, nadczynność tarczycy, ale także niewydolność wątroby lub cukrzyca. . Ponadto ciężkie infekcje, takie jak infekcje dróg moczowych lub [5sepsis]] (zatrucie krwi), mogą powodować organiczny psychosyndrom, podobnie jak choroby neurodegeneracyjne, takie jak choroba Parkinsona.
Ale pewną rolę mogą odgrywać również zatrucia (zatrucia) lekami (np. Antydepresanty, neuroleptyki, leki przeciwhistaminowe), narkotyki lub alkohol, a także objawy odstawienne. Podobnie, poważne odwodnienie i związane z tym zaburzenie równowagi wodno-solnej w organizmie (wysuszenie) lub brak tlenu (niedotlenienie) może prowadzić do organicznego psychosyndromu.
Objawy, dolegliwości i oznaki
Pierwszymi niespecyficznymi objawami organicznego psychosyndromu mogą być zaburzenia pamięci, brak zainteresowania, nieprawidłowe zachowanie i obniżona sprawność fizyczna. Często pojawia się niepokój, tracona jest kreatywność i entuzjazm. Osoby dotknięte chorobą stają się obojętne na siebie i swoje otoczenie, zaniedbują higienę osobistą i przyjmowanie pożywienia.
Ostry organiczny psychosyndrom może rozwinąć się w ciągu kilku godzin. Charakteryzuje się zmętnieniem świadomości, które charakteryzuje się dezorientacją, strachem lub urojeniami. Halucynacje zwykle występują w postaci percepcji akustycznej, takiej jak słyszenie głosów lub złudzenia optyczne, rzadziej obserwuje się złudzenia sensoryczne w obszarze węchu, smaku, odczuwania lub percepcji ciała.
Majaczenie jest zwykle związane z dezorientacją, nadpobudliwością, drżeniem, zaburzeniami krążenia i nadmierną potliwością; rzadko występuje hipoaktywna postać majaczenia. Amnezja charakteryzuje się upośledzeniem pamięci, w którym pewien okres czasu został wymazany z pamięci osoby. Zaburzenia orientacji mogą wpływać na czas, miejsce, ludzi lub aktualną sytuację chorego.
Na umysł można wpływać na różne sposoby: następuje spowolnienie myślenia, ucieczka pomysłów, błędne myślenie lub zawężenie zakresu myślenia. Wahania nastroju sugerujące depresję lub chorobę afektywną dwubiegunową są również typowe. Przewlekły organiczny psychosyndrom rozwija się podstępnie i wiąże się z postępującą utratą zdolności umysłowych, zmianami osobowości i zaburzeniami zachowania.
Diagnoza i przebieg
Jeśli chodzi o przebieg i rozpoznanie psychosyndromu organicznego, ze względu na dużą liczbę objawów konieczne jest dokładne sprecyzowanie w indywidualnych przypadkach. Jeśli chodzi o zakres i przebieg podstawowy, rozróżnia się dwa typy psychosyndromu organicznego.
Ostry psychosyndrom organiczny obejmuje: zespół afektywny ze zmianami nastroju, zespół amnezji z zaburzeniami i utratą pamięci, stan zmierzchu z silną sennością i zaburzeniami myślenia, majaczenie w postaci pobudzenia, kołatanie serca, niepokój i halucynacje, halucynozę, także z omamami, izolowane zaburzenie świadomości przebiegające z ciężką sennością, zespół aspontaniczny z zaburzeniami popędu pomimo przebudzenia aż do śpiączki, a także ogólny stan splątania z dezorientacją.
Te ostre organiczne psychosyndromy są postrzegane jako odwracalne lub uleczalne, ale - w zależności od przyczyny - mogą również stać się chroniczne. Ostra postać jest równoważona przez przewlekły organiczny psychosyndrom: zwykle występuje z powodu trwałego uszkodzenia mózgu. W tym przypadku często diagnozuje się demencję z malejącą pamięcią intelektualną i zdolnościami myślenia, a także zespół czołowo-mózgowy lub zespół Korsakowa (miejscowy zespół mózgowy), a także np. Mutyzm lub zespół apaliczny (tzw. Zespoły wad, np. Po śpiączce). Zespół hipersomnii (uzależnienie od snu) i zespół neurasteniczny z osłabieniem nerwów i mózgu są również częścią przewlekłego organicznego psychosyndromu.
Przewlekłe organiczne psychosyndromy mogą, w zależności od przyczyny, wieku i zasięgu, być stabilne lub postępujące (postępujące). Aby przewidzieć możliwy przebieg lub zainicjować kroki terapeutyczne, w psychosyndromie organicznym na pierwszym planie jest więc kompleksowa i precyzyjna diagnoza. Anamneza obejmuje badanie przebytych chorób, możliwych urazów (wypadki, urazy), wykluczenie infekcji oraz obszerne badania neurologiczne.
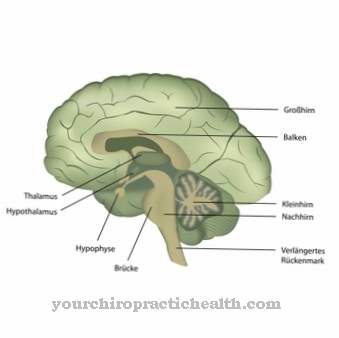
W laboratorium stosuje się pełną morfologię krwi i rozkład elektrolitów. Diagnostyka różnicowa i procedury obrazowania obejmują EEG (elektroencefalogram), CCT (tomografię komputerową mózgu), pomiar ciśnienia wewnątrzczaszkowego i, jeśli to konieczne, nakłucie płynu mózgowo-rdzeniowego.
Aby postawić jak najdokładniejszą diagnozę, szukamy również problemów i zmian w zachowaniu emocjonalnym (urojenia, ekshibicjonizm, depresja, napady złości, wahania nastroju itp.), A także zaburzeń myślenia i pamięci, lęku, problemów z orientacją, braku zainteresowania, zmęczenia, problemów z spożywanie pokarmów lub higiena osobista, zaburzenia jazdy itp., ale także po ogólnych objawach fizycznych, takich jak zawroty głowy, pocenie się lub nudności.
Komplikacje
W tym zespole pacjenci cierpią na szereg różnych zmian w psychice. Zwykle prowadzi to do psychozy i dalszych zaburzeń psychicznych lub depresji. W wielu przypadkach pacjenci cierpią również na dolegliwości społeczne i nie mogą dłużej utrzymywać kontaktów towarzyskich. Występuje również wewnętrzny niepokój lub zaburzenia pamięci, którym w wielu przypadkach towarzyszy przyspieszenie akcji serca lub pocenie się.
W przypadku tego zespołu występują również zaburzenia koncentracji lub orientacji, które mają bardzo negatywny wpływ na jakość życia chorego. W wielu przypadkach występują również halucynacje lub zwiększona drażliwość osoby zainteresowanej. W wielu przypadkach objawy tego zespołu poważnie dotykają rodziców lub krewnych.
W najgorszym przypadku osoba dotknięta chorobą całkowicie traci przytomność i zapada w śpiączkę. Leczenie tego stanu jest zwykle oparte na jego przyczynie. Jednak nie można zagwarantować pozytywnego przebiegu w każdym przypadku. Stosowanie leków psychotropowych może prowadzić do różnych skutków ubocznych u osób dotkniętych chorobą i znacznie obniżać jakość życia.
Kiedy należy iść do lekarza?
Jeśli ludzie wykazują jakiekolwiek nieprawidłowości w swojej osobowości, powinni skonsultować się z lekarzem. Zaburzenia świadomości, zmętnienie świadomości, zamęt lub osobliwość aktywności pamięci muszą być zbadane i leczone. Lekarz jest potrzebny w przypadku luk w pamięci lub niemożności zapamiętania wiedzy i zdarzeń. Niski nastrój, stan depresyjny lub apatia są oznakami istniejącego zaburzenia zdrowia. Należy skonsultować się z lekarzem, aby wyjaśnić przyczynę.
Nieprzestrzeganie codziennych obowiązków, urojeniowe przekonania lub wysoce euforyczny nastrój dają powód do niepokoju. Strach, problemy behawioralne, obfite pocenie się lub halucynacje to kolejne oznaki choroby psychicznej. Często osoba dotknięta chorobą nie ma niezbędnego wglądu w chorobę. Dlatego niezbędne jest wsparcie i pomoc ludzi w środowisku społecznym. Z osobą zainteresowaną należy nawiązać zaufanie, aby mogła ona skonsultować się z lekarzem.
W ciężkich przypadkach należy wyznaczyć lekarza. Zaburzenia orientacji lub zaburzenia krążenia to dolegliwości, które należy leczyć. Urojenia sensoryczne są charakterystyczne dla organicznego psychosyndromu. Wizytę u lekarza należy umówić jak najszybciej, aby objawy nie nasilały się. Zmniejszone samopoczucie, wewnętrzny niepokój i apatia należy zgłosić lekarzowi.
Leczenie i terapia
Indywidualne leczenie zależy od konkretnej diagnozy. Oczywiście jednym z najważniejszych środków terapeutycznych jest leczenie podstawowej choroby organicznej tak dobrze i tak daleko, jak to możliwe. Szczególnie w ostrym psychosyndromie organicznym o rokowaniu decyduje terapia przyczynowa.
Ponadto niezwykle ważna jest ogólna redukcja stresu, aw zależności od formy i przyczyn terapia żywieniowa (np. Równoważenie elektrolitów) lub farmakoterapia (np. Neuroleptykami) może być możliwą opcją terapeutyczną. W przypadku nowego przewlekłego psychosyndromu organicznego rehabilitacja jest punktem wyjścia do leczenia.
Jeśli nie zostanie znalezione lekarstwo przyczynowe, objawy, takie jak Halucynacje, stany niepokoju lub depresje można najlepiej złagodzić za pomocą leków. W wielu przypadkach - zwłaszcza w przypadku uszkodzenia mózgu - całkowite wyleczenie jest raczej mało prawdopodobne, dlatego właśnie tutaj należy podjąć wysiłki w celu złagodzenia objawów.
Z drugiej strony, w przypadku czysto fizycznych, zwłaszcza ostrych organicznych psychosyndromów, bardzo dobre wyniki leczenia można osiągnąć po wyeliminowaniu przyczyn organicznych. To jest np. przypadek z chorobami metabolicznymi lub zaburzeniem równowagi elektrolitowej. W niektórych przypadkach podejście terapeutyczne i sukces zależy również od przestrzegania zaleceń przez pacjenta, np.kiedy nadużywanie alkoholu jest przyczyną organicznego psychosyndromu.
Tutaj znajdziesz swoje leki
➔ Leki uspokajające i wzmacniające nerwyPerspektywy i prognozy
Rokowanie w obecności organicznego psychosyndromu zawsze zależy od przyczyny choroby. Ogólnie można powiedzieć, że istnieje większa szansa na wyzdrowienie, jeśli przyczyna organicznego psychosyndromu zostanie szybko i skutecznie wyeliminowana.
Szczególnie w przypadku ostrego organicznego psychosyndromu szanse na wyzdrowienie określane są jako bardzo dobre. W przypadku tej choroby ważne jest, aby szybko dowiedzieć się, co dokładnie spowodowało deficyt. Zaburzenia elektrolitowe, jak również hipernatremia, hiponatrimae i urazowe uszkodzenie mózgu wymagają indywidualnego leczenia. Jeśli przebieg jest łagodniejszy, lekarstwa lub antybiotyki mogą przynieść szybką ulgę. Poważne choroby mogą również wymagać operacji usunięcia zakażonej tkanki. Jeśli zostanie znaleziona przyczyna organicznego psychosyndromu, istnieje duża szansa, że chorobę można wyleczyć i wyleczyć.
Jeżeli nie można ustalić przyczyny organicznego psychosyndromu, głównym celem leczenia jest zmniejszenie objawów organizmu i psychiki, a tym samym poprawa jakości życia pacjenta. Nawet jeśli obecnie dostępne są dobre możliwości leczenia, nie można zagwarantować pozytywnego przebiegu organicznego psychosyndromu w każdym przypadku. Regularna opieka profilaktyczna i szybkie leczenie przyczyny mogą znacznie poprawić rokowanie choroby.
zapobieganie
Zapobieganie lub zapobieganie jest prawie niemożliwe ze względu na duży zakres objawów i przyczyn. Zdrowy, zrównoważony styl życia - również, a zwłaszcza w odniesieniu do równowagi psychicznej - oraz unikanie alkoholu i narkotyków może przynajmniej uchronić przed organicznym psychosyndromem spowodowanym niedoborem fizycznym lub truciznami przyjemności.
Regularne kontrole pomagają również we wczesnym rozpoznaniu poważnych chorób mózgowych lub organicznych lub chorób metabolicznych, takich jak cukrzyca lub problemy z wątrobą i nerkami, a tym samym zapobiegają niekorzystnym procesom. Ponadto to samo dotyczy psychosyndromu organicznego: im wcześniej zostanie postawiona diagnoza i można rozpocząć skuteczną terapię, tym większe są szanse na wyzdrowienie.
Opieka postpenitencjarna
W przypadku organicznego psychosyndromu nie należy zapominać o dalszej opiece. Zależy to od przyczyny i choroby podstawowej, która doprowadziła do organicznego psychosyndromu. Badania kontrolne mogą na wczesnym etapie zidentyfikować i rozwiązać problemy psychospołeczne pacjenta. Lekarz i terapeuta udzielają pacjentowi kompetentnych porad.
Rozpoznaje potrzebę podejść terapeutycznych, samopomocy i innych środków pomocniczych na wczesnym etapie w ramach dalszej opieki. Ponadto można zorganizować regionalne możliwości rehabilitacji. Jeśli pacjenci dołączą do sieci opieki pozabiegowej dla organicznych psychosyndromów i będą z nich korzystać, dalsze pobyty w szpitalu mogą zostać skrócone lub całkowicie niemożliwe.
Jeśli pacjentowi dobrze towarzyszy dalsza opieka, może dowiedzieć się więcej o sobie i swojej chorobie poprzez autorefleksję. Percepcja się zmienia. Dla niektórych pacjentów może to być bardziej obiecujące niż lata psychoterapii. Konieczne są jednak szerokie ramy czasowe dla kontynuacji leczenia. Nie każdy zabieg jest w pełni obiecujący. Często lekarz i terapeuta potrzebują nowego podejścia.
Długotrwała terapia w grupie psychoterapeutycznej może być również pomocna dla pacjentów z psychosyndromem organicznym. Wymiana pomysłów z członkami grupy jest bardzo obiecująca i ma tutaj sens. To sprzyja autorefleksji i wzmacnia tendencję do równowagi psychicznej.
Możesz to zrobić sam
Choroba ze względu na dolegliwości i ogromne upośledzenie funkcji mózgu nie daje pacjentowi możliwości samodzielnej pomocy. Zazwyczaj osoba zainteresowana jest zależna od codziennego wsparcia innych osób i nie może o siebie zadbać. Pobyt w szpitalu często wiąże się z chorobą, ponieważ sytuacja przytłacza krewnych. Jeśli członkowie rodziny opiekują się poszkodowanym, muszą kompleksowo poinformować się o pojawieniu się zaburzenia psychicznego i jego konsekwencjach.
Organiczny psychosyndrom może prowadzić do aspołecznych zachowań ze strony osoby zainteresowanej. Należy pilnie poinformować ludzi ze środowiska społecznego o chorobie i jej skutkach. Konieczne jest zrozumienie pacjenta, aby sytuacja się nie pogorszyła i nie zrywały kontaktów. Ponieważ dezorientacja i zagubienie pojawiają się jako kolejne skargi, należy ze spokojem i cierpliwością podchodzić do codziennych wyzwań. Im bardziej stabilne otoczenie społeczne i bardziej uregulowana codzienna rutyna, tym lepiej dla pacjenta.
Unikaj pośpiechu, stresu i podniecenia. Codzienne procesy muszą być organizowane i przejmowane przez innych, ponieważ dana osoba nie jest w stanie tego zrobić. Często występują złudzenia i halucynacje. W takich momentach należy unikać jakiejkolwiek prowokacji.

.jpg)
.jpg)





.jpg)


.jpg)