Plik Zespół Vernera-Morrisona charakteryzuje się niezwykle rzadkim złośliwym guzem trzustki. Guz wytwarza zwiększoną ilość hormonu znanego również jako wazoaktywny peptyd jelitowy. Głównym objawem choroby jest ciężka, uporczywa biegunka, która może mieć również śmiertelne konsekwencje z powodu skrajnej utraty wody.
Co to jest zespół Vernera-Morrisona?
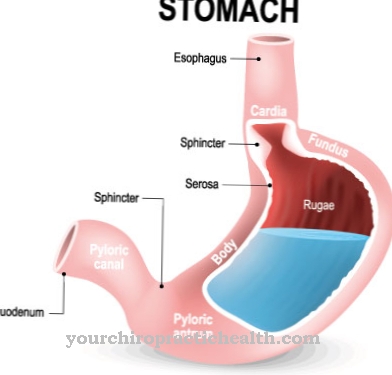
Plik Zespół Vernera-Morrisona jest bardzo rzadkim guzem neuroendokrynnym trzustki, guzem układu neuroendokrynnego, w skład którego wchodzą układ nerwowy i hormonalny. Ten guz jest również znany jako VIPoma, ponieważ wytwarza zwiększoną ilość hormonu VIP.
VIP to skrót od wazoaktywnego peptydu jelitowego. Hormon ten składa się z 28 aminokwasów i działa jako neuroprzekaźnik w ośrodkowym układzie nerwowym. Zapewnia rozluźnienie mięśni gładkich kilku narządów. Należą do nich oskrzela, tchawica, żołądek lub jelita. Jednocześnie jest również ważnym środkiem rozszerzającym naczynia krwionośne, co oznacza, że odpowiada również za rozszerzenie naczyń krwionośnych.
Kiedy mięśnie żołądka i jelit rozluźniają się, w jelicie cienkim uwalnia się woda. Ogranicza również produkcję kwasu solnego w żołądku. Powoduje to masywną biegunkę podobną do cholery. Objaw braku kwasu żołądkowego jest znany jako achlorhydria. Ogólnie zespół Vernera-Morrisona występuje tylko u jednego na dziesięć milionów ludzi.
90 procent guza atakuje trzustkę. U pozostałych dziesięciu procent pacjentów znajduje się w tułowiu rdzenia kręgowego, w nadnerczach lub w oskrzelach. Rokowanie choroby zależy od tego, czy już powstały przerzuty.
przyczyny
Niewiele wiadomo na temat przyczyn zespołu Vernera-Morrisona. Jest to złośliwa degeneracja komórek D1 w trzustce. Zadaniem komórek D1 jest produkcja hormonu VIP. W warunkach fizjologicznych synteza VIP podlega hormonalnym mechanizmom regulacyjnym. Między innymi hormon wzrostu hamuje powstawanie VIP.
Jednak guz produkuje hormon w dużej mierze niezależnie i autonomicznie z tych mechanizmów regulacyjnych. Hormon VIP jest neuroprzekaźnikiem odpowiedzialnym za przekazywanie sygnałów w ośrodkowym układzie nerwowym. W ramach tej funkcji hamuje produkcję kwasu żołądkowego i zwiększa tworzenie zasadowego anionu HCO3. Rezultatem jest zwiększone wydzielanie wody z jelita cienkiego.
Jeśli ten hormon jest produkowany w dużych ilościach, ilość wody wydalanej w jelicie jest tak duża, że osoby dotknięte chorobą tracą średnio trzy litry wody dziennie przez jelita. W skrajnych wyjątkowych przypadkach można wydalić do 20 litrów wody. W efekcie organizmowi grozi odwodnienie i poważna utrata potasu.
Hormon VIP działa również hamująco na produkcję kwasu żołądkowego. Wspomaga również hormonalnego antagonistę insuliny, glukagon, w zwiększaniu poziomu cukru we krwi. W dłuższej perspektywie może również wystąpić cukrzyca.
Objawy, dolegliwości i oznaki
Charakterystycznym objawem zespołu Vernera-Morrisona jest silna i uporczywa biegunka, która objawia się w sposób podobny do cholery. Duża utrata płynów w organizmie i hipokaliemia powodują biegunkę, skurcze brzucha i stany splątania.
Inne objawy to skurcze mięśni, silne zmęczenie, wymioty i nieregularne bicie serca. Choroba może być śmiertelna. Utrata płynu jest tutaj największym czynnikiem ryzyka. W niektórych przypadkach przerzuty rozwijają się w wątrobie. Po rozpoczęciu tworzenia się przerzutów rokowanie w chorobie staje się mniej korzystne.
Diagnoza i przebieg choroby
Rozpoznanie zespołu Vernera-Morrisona jest trudne, ponieważ choroba jest tak rzadka. Podejrzenie VIPom często nie jest nawet wyrażane. Jeśli jednak występuje uporczywa i masywna biegunka, która nie ustępuje, należy również wziąć pod uwagę zespół Vernera-Morrisona. Oznaczanie chromograniny A również dostarcza cennych informacji.
Ponieważ ta substancja jest wytwarzana przez wszystkie guzy neuroendokrynne. W przypadku podejrzenia diagnozy wykonuje się badania krwi na obecność hormonu VIP. Jeśli poziom VIP jest bardzo wysoki, daje to mocną wskazówkę, że VIPoma. Oznaczanie chromograniny A również dostarcza cennych informacji. Ponieważ ta substancja jest wytwarzana przez wszystkie guzy neuroendokrynne. Guz można wtedy łatwo wykryć za pomocą badań obrazowych, takich jak CT i MRI.
Komplikacje
W zespole Vernera-Morrisona osoby dotknięte chorobą cierpią przede wszystkim na bardzo ciężką biegunkę. Ma to bardzo negatywny wpływ na jakość życia pacjenta i znacznie utrudnia codzienne życie. Z reguły osoby dotknięte chorobą tracą w rezultacie dużo płynów, co z kolei może prowadzić do poważnego odwodnienia i objawów niedoboru, jeśli składniki odżywcze nie zostaną zastąpione w inny sposób.
Występują również skurcze mięśni i biegłość. Ogólnie osoby dotknięte chorobą cierpią na upośledzenie świadomości i mogą również całkowicie stracić przytomność. W miarę postępu zespół Vernera-Morrisona prowadzi do wymiotów i problemów z sercem. Jeśli leczenie nie zostanie zastosowane, choroba może również doprowadzić do śmierci pacjenta. W wątrobie rozwijają się przerzuty, które mogą ostatecznie prowadzić do raka w innych regionach.
Nie ma innych komplikacji w leczeniu zespołu Vernera-Morrisona. W zależności od stanu pacjenta guz można usunąć. Nie następuje jednak całkowite wyleczenie, więc oczekiwana długość życia pacjenta jest znacznie zmniejszona z powodu zespołu Vernera-Morrisona. Zwykle występują poważne skutki uboczne, szczególnie podczas stosowania chemioterapii.
Kiedy należy iść do lekarza?
Ponieważ zespół Vernera-Morrisona nie może wyleczyć się samodzielnie, osoba dotknięta chorobą powinna zdecydowanie skonsultować się z lekarzem. Im wcześniej zostanie zastosowane leczenie, tym zwykle lepszy jest dalszy przebieg choroby. W najgorszym przypadku osoba dotknięta chorobą umiera z powodu konsekwencji zespołu Vernera-Morrisona, jeśli nie jest leczona. W przypadku tej choroby należy skontaktować się z lekarzem, jeśli pacjent cierpi na uporczywą biegunkę. Ta biegunka nie może być również zatrzymana zwykłymi lekami i pojawia się bez szczególnego powodu.
Ponadto występuje również trwałe splątanie lub silne skurcze mięśni, które również wskazują na chorobę. W niektórych przypadkach ludzie mają również problemy z sercem lub ból serca. Jeśli wystąpią objawy zespołu Vernera-Morrisona, poszkodowany powinien skontaktować się z internistą lub lekarzem rodzinnym. Dalsze leczenie zwykle odbywa się w szpitalu przez specjalistę. Choroba może prowadzić do znacznego skrócenia oczekiwanej długości życia, dlatego przydatne byłoby również leczenie psychologiczne.
Leczenie i terapia
Leczenie zespołu Vernera-Morrisona zależy od stanu guza. Jeśli guz zostanie wcześnie wykryty, istnieje duża szansa, że przerzuty jeszcze się nie utworzyły. W takim przypadku całkowite wyleczenie można osiągnąć poprzez chirurgiczne usunięcie guza. Jeśli są już przerzuty, operacja nie ma już sensu.
Następnie istnieje możliwość leczenia guza chemioterapią. Jednak sukces chemioterapii jest niezwykle wątpliwy. Rozwój raka można na chwilę zatrzymać. Do leczenia VIPoma dostępne są dwa leki, okreotyd i streptozotocyna. Ocreotyd działa podobnie do hormonu wzrostu somastatyny.
Hamuje produkcję hormonów trzustkowych. Streptozotocyna ma inny sposób działania. Substancja ta działa poprzez blokowanie komórek trzustki. W tym procesie produkowanych jest tylko mniej VIPów. Chociaż te leki nie mogą wyleczyć choroby, są dobrym sposobem na spowolnienie wzrostu guza. Chemioterapię przeprowadza się przy użyciu cytostatyków, takich jak 5-fluorouracyl, który zaburza strukturę kwasów nukleinowych.
zapobieganie
Nie ma zaleceń dotyczących zapobiegania zespołowi Vernera-Morrisona. Przyczyny degeneracji komórek D1 nie są jeszcze znane.
Opieka postpenitencjarna
Dalsza opieka w przypadku zespołu Vernera-Morrisona zależy od terapii. Po operacji odpocznij i odpocznij. Kolejne badanie przedmiotowe odbędzie się podczas wizyty kontrolnej. Obrazowanie służy do określenia, czy obecne są dodatkowe przerzuty. Jeśli guzy nie dają przerzutów i nie nawracają, dalsza kontrola nie jest wymagana.
Pacjent musi tylko skorzystać z typowych badań kontrolnych w kierunku raka. Odbywa się to zwykle co trzy miesiące, następnie co sześć miesięcy, a następnie co dwa lata. Dalsze środki ostrożności zależą od indywidualnego przebiegu choroby. W ramach opieki kontrolnej wszelkie przepisane leki przeciwbólowe i inne preparaty należy odstawić lub ostrożnie zmniejszyć.
Zależy to od stanu zdrowia pacjenta i przebiegu choroby. Zwykle konieczne jest kilka wizyt kontrolnych, zanim będzie można całkowicie odstawić lek i wypisać pacjenta. Po chemioterapii wymagana jest kompleksowa opieka kontrolna.
Pacjent czasami potrzebuje wsparcia terapeutycznego. Ponownie, odpoczynek w łóżku i odpoczynek są ważne. Ponadto wyjaśniono wszelkie konsekwencje chemioterapii. W zależności od wyników badań konieczne mogą być dalsze zabiegi lecznicze. Opieka nad zespołem Vernera-Morrisona jest prowadzona przez odpowiedniego lekarza specjalistę. Po zabiegu operacyjnym odpowiedzialny jest chirurg lub ordynator.
Możesz to zrobić sam
Zespół Vernera-Morrisona wymaga przede wszystkim leczenia. Leczenie nowotworu złośliwego może być wspomagane szeregiem środków samopomocy.
Przede wszystkim ważne jest, aby unikać stresu. Pacjenci powinni bardzo dbać o siebie iw inny sposób stosować się do zaleceń lekarza. Zwykle dotyczą one również przyjmowania wystarczającej ilości płynów, ponieważ guz prowadzi do poważnego odwodnienia. Należy również zmienić dietę. Zalecamy nijakie potrawy, które mogą wymagać uzupełnienia suplementami diety. Jeśli wystąpi ból lub inny dyskomfort, należy poinformować lekarza. W ostrej fazie choroby ważne jest powstrzymanie się od aktywności fizycznej. Po operacji umiarkowane ćwiczenia mogą pomóc w leczeniu.
Jednak ze względu na swoje położenie w żołądku zespół Vernera-Morrisona ma negatywny wpływ na produkcję kwasu żołądkowego. Może to prowadzić do uporczywego dyskomfortu żołądkowo-jelitowego. Dlatego dieta powinna być utrzymywana również poza leczeniem. Odpowiedzialny lekarz może wezwać dietetyka, który udzieli dalszych wskazówek i środków zaradczych. Przy wczesnym leczeniu, wspartym wymienionymi środkami samopomocy, w wielu przypadkach choroba nowotworowa całkowicie znika.


.jpg)






.jpg)


.jpg)