Każdy, kto dużo podróżuje, może korzystać z skórna leiszmanioza, choroba skóry i błon śluzowych, na którą nie ma szczepionki i która może być poważna z wieloma powikłaniami. Popularnie jest również nazywany Orient bump znany. Dlatego też wczasowicze powinni jak najbardziej zapobiegać i skonsultować się z lekarzem, jeśli objawy skórnej leiszmaniozy są typowe.
Co to jest leiszmanioza skórna?

© Mongkol Chuewong - stock.adobe.com
Plik skórna leiszmanioza to zakaźna choroba skóry. Jego nazwa pochodzi od patogenów wywołujących chorobę.
Są to różne pasożyty, z których wszystkie należą do rodzaju Leishmania. W zależności od tego, w jakim rejonie świata jesteś zarażony chorobą, przyczyną choroby jest inny rodzaj pasożyta. Z tego powodu rozróżnia się różne typy chorób, które są klasyfikowane jako leiszmanioza skórna „Starego Świata” lub leiszmanioza skórna „Nowego Świata”.
Ta ostatnia zwykle reprezentuje poważniejszą chorobę i może również występować w postaci specjalnej, jako tzw leiszmanioza śluzowo-skórnaw którym zajęte są głównie błony śluzowe zamiast naskórka. Leiszmanioza skórna jest szczególnie rozpowszechniona w Europie Południowej, Azji, części Orientu oraz Ameryce Środkowej i Południowej.
przyczyny
Przyczyny choroby z skórna leiszmanioza są, jak już wspomniano, pasożytnicze. Tak zwany komar piaskowy lub motylkowy zwykle przenosi pasożyty, gryząc człowieka.
Pasożyty, które w biologii należą do wiciowatych pierwotniaków (zwane także wiciowcami), dostają się do ludzkiej skóry przez miejsce nakłucia. Tam namnażają się i podrażniają skórę w postaci grudek lub wrzodów. Patogeny przeżywają tylko wtedy, gdy gniazdują w żywicielu. Gospodarzami mogą być zarówno zwierzęta, jak i ludzie.
Z tego powodu, oprócz typowego przeniesienia z komara na człowieka, możliwe jest również zakażenie osoby poprzez kontakt z większym zwierzęciem, takim jak pies czy gryzoń. W rzadkich przypadkach możliwe jest również bezpośrednie przeniesienie choroby z człowieka na człowieka, na przykład poprzez kontakt ze skórą lub oddanie krwi i narządów.
Objawy, dolegliwości i oznaki
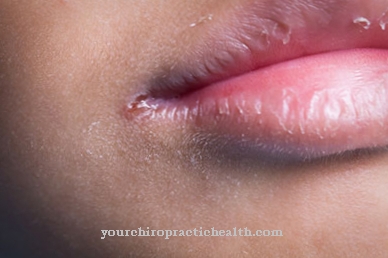
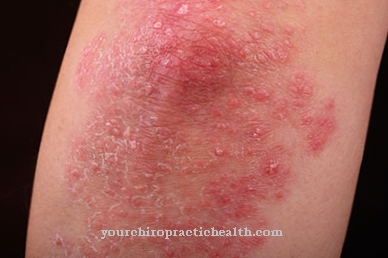
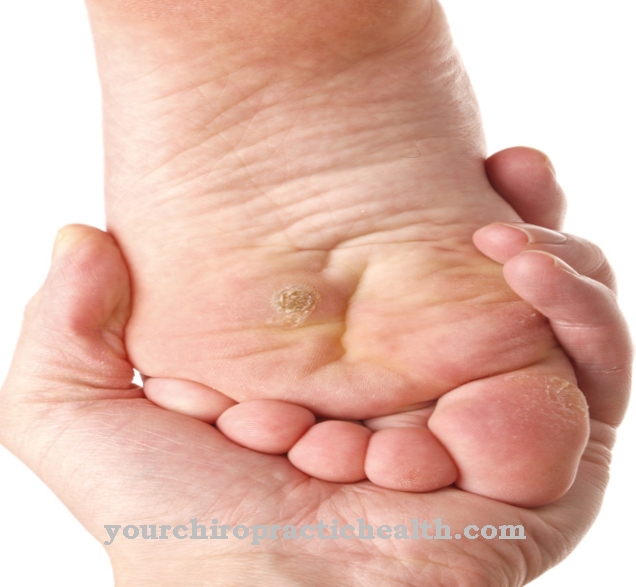
Leiszmanioza skórna może powodować różne objawy, w zależności od jej rodzaju i nasilenia. Leiszmanioza skórna „Starego Świata” objawia się głównie zmianami skórnymi. Kilka tygodni po użądleniu miejsce nakłucia zostaje zakażone i opuchnięte. Następnie tworzy się płaska, zwykle bezbolesna i czerwonawo odbarwiona grudka, która osiąga średnicę od dwóch do czterech centymetrów.
Czasami pojawia się żółtawa skorupa, którą łatwo zeskrobać. Zmiana skórna utrzymuje się przez kilka miesięcy, zanim samoistnie się zagoi. Zwykle pozostaje blizna, która może być związana z zaburzeniami wrażliwości. Leiszmanioza skórna występuje głównie na obszarach nagiej skóry, takich jak szyja, ramiona i kostki. W pojedynczych przypadkach w miejscu nakłucia tworzy się kilka owrzodzeń i guzków, które mogą utrzymywać się latami, a następnie rozprzestrzenić na inne obszary skóry.
Leiszmanioza skórna „Nowego Świata” jest zwykle bardziej agresywna - rozwijają się głębokie uszkodzenia skóry, a nawet duże wrzody. Postać śluzówkowo-skórna objawia się wrzodem, a później pasożytniczym atakiem na błony śluzowe. Szczególnie dotknięte są błony śluzowe nosa i ust, co może powodować zaburzenia oddychania, krwawienia z nosa i ból. W ciężkich przypadkach pasożyty rozprzestrzeniają się przez naczynia krwionośne i limfatyczne i powodują dalsze dolegliwości.
Diagnoza i przebieg
Plik skórna leiszmanioza może być łatwo rozpoznany przez lekarza na podstawie objawów choroby. Są to zwykle zaczerwienione i opuchnięte obszary skóry, które tworzą płaską grudkę lub wrzód o wielkości do dwóch cali.
Jeśli pacjent podróżował do obszaru ryzyka w ciągu ostatnich miesięcy (czasami nawet lat), można najpierw zgadnąć, który to potencjalny pasożyt. Aby móc wykryć patogen i tym samym potwierdzić przypuszczenie, lekarz przeprowadza badanie tkanki owrzodzenia i przepisuje odpowiednią terapię.
Jeśli leiszmanioza skórna ze „Starego Świata” nie jest leczona, zwykle po pewnym czasie ustępuje samoistnie. Ponieważ specyficzne podrażnienia skóry są zwykle stosunkowo słabe, zwykle nie pozostają nawet blizny. Niemniej jednak w przypadku podejrzenia leiszmaniozy skórnej należy zawsze skonsultować się z lekarzem, który określi rodzaj leiszmaniozy.
Jeśli leiszmanioza skórna z „Nowego Świata” nie jest leczona, w niektórych przypadkach może to mieć fatalne konsekwencje. Na przykład, błony śluzowe mogą zostać zniszczone lub otaczająca tkanka może ulec zniszczeniu. Rezultatem są często znaczne zniekształcenia optyczne. Nierzadko leiszmanioza śluzówkowo-skórna prowadzi do chorób wtórnych, takich jak zapalenie płuc lub gruźlica, których przyczyną może być osłabienie układu odpornościowego, aw najgorszym przypadku może to doprowadzić do śmierci danej osoby.
Każda postać skórnej leiszmaniozy może zostać zakażona tylko raz w życiu, ponieważ choroba uodparnia na odpowiedni patogen. Jednak nowa choroba ze skórną leiszmaniozy z innego patogenu jest nadal możliwa.
Komplikacje
W przypadku tej choroby osoby dotknięte chorobą cierpią na różne dolegliwości i powikłania, z których wszystkie jednak znacznie obniżają jakość życia chorego. Zwykle powoduje to zaczerwienienie skóry i obrzęk. Często dolegliwości te są związane ze swędzeniem, co również prowadzi do kompleksów niższości lub obniżonej samooceny.
Czasami wiele osób wstydzi się objawów i czuje się z nimi niekomfortowo. Może to prowadzić do rozstroju psychicznego, a nawet depresji. Na skórze mogą również pozostać blizny. Często choroba prowadzi do krwawienia z nosa lub zatkanego nosa. Zmniejsza to również odporność pacjenta i prowadzi do trwałego zmęczenia i wyczerpania.
Ponadto osłabia się układ odpornościowy i występuje również zapalenie płuc. W najgorszym przypadku może to być śmiertelne. Leczenie choroby przeprowadza się za pomocą leków i kremów. Większość skarg można w ten sposób stosunkowo dobrze złagodzić. Z reguły nie ma szczególnych komplikacji. Oczekiwana długość życia pacjenta również nie zmienia się przez tę chorobę.
Kiedy powinieneś iść do lekarza?
W przypadku zauważenia zmian skórnych na twarzy lub ramionach wskazana jest wizyta w gabinecie lekarskim. Leiszmanioza skórna występuje głównie po powrocie z obszaru ryzyka i szybko postępuje. Dlatego po podróży do krajów azjatyckich należy zawsze przeprowadzić badanie lekarskie. Jest to szczególnie konieczne, gdy występują wyraźne objawy choroby. Widoczne guzki, gorączka i ogólne złe samopoczucie należy natychmiast zbadać i leczyć.
Jeśli na skórze zaszły już duże zmiany, tego samego dnia należy udać się do lekarza. Jest to szczególnie prawdziwe w przypadku określonego podejrzenia, tj. Gdy dolegliwości pojawiają się bezpośrednio po wyjeździe do obszarów ryzyka skórnej leiszmaniozy. Osoby cierpiące na niedobory odporności lub problemy sercowo-naczyniowe powinny porozmawiać bezpośrednio z lekarzem ze względu na zwiększone ryzyko powikłań zdrowotnych oraz w razie potrzeby zgłosić się do poradni specjalistycznej. Tropikalną chorobę zakaźną leczy lekarz rodzinny, laryngolog lub internista.
Leczenie i terapia
Choroba z skórna leiszmanioza zachodzi w zależności od patogenu i ciężkości choroby. W wielu przypadkach pomocne są miejscowe maści z antybiotykami. W innych przypadkach wstrzykuje się narkotyki.
W łagodnych przypadkach czasami wystarczające jest zamrożenie dotkniętych obszarów skóry. W szczególności leiszmanioza skórna „Starego Świata” może być często leczona lekiem stosowanym zewnętrznie. Ponieważ leiszmanioza skórna „Nowego Świata” jest bardziej agresywną postacią leiszmaniozy skórnej, leczenie takie jak leiszmanioza skórna „Starego Świata” jest często niewystarczające.
Dotyczy to w szczególności leiszmaniozy śluzówkowo-skórnej, ponieważ dotyczy to głównie błon śluzowych. Z reguły nie stosuje się tutaj maści stosowanych miejscowo. Zamiast tego pacjenci często muszą przyjmować tak zwane preparaty antymonu lub podobne leki przez dłuższy czas, aby zwalczać chorobę od wewnątrz.
Perspektywy i prognozy
W przypadku leiszmaniozy skórnej przebieg jest zwykle znacznie łatwiejszy niż w przypadku innych postaci leiszmaniozy. Jedynie blizny muszą być zaakceptowane jako następstwo. Leiszmanioza śluzowo-skórna i trzewna wymagają bardziej rozległego leczenia. Z nimi rokowanie jest znacznie gorsze. Leiszmanioza trzewna może być nawet śmiertelna. Zwykle nie ma to miejsca w przypadku leiszmaniozy skórnej.
Podtyp atakującego owada również decyduje o rozwoju jednego z wymienionych typów leiszmaniozy, podobnie jak jakość odporności chorego. Zmiany skórne zwane guzkami Aleppo są typowe dla skórnej leiszmaniozy. Nawet jeśli skórna leiszmanioza, która sama w sobie jest łagodniejsza, ma dobre rokowanie, może się zmienić z powodu złego stanu odporności. Pacjenci poddawani chemioterapii lub zakażeni wirusem HIV mają znacznie gorsze rokowanie.
Niedożywienie, ubóstwo i niepewne warunki mieszkaniowe również mogą być czynnikami ryzyka dla gorszych rokowań. Niedożywienie może przekształcić leiszmaniozy skórne w leiszmaniozę trzewną. To znacznie pogarsza rokowanie dla osób dotkniętych chorobą. Zmiany klimatyczne sprzyjają rozwojowi leiszmaniozy skórnej w wyniku dalszego rozprzestrzeniania się wywołującej muchę piaskową.
Wraz ze wzrostem średnich temperatur i wyższym poziomem wilgotności choroba prawdopodobnie rozprzestrzeni się na całym świecie. Gojenie guza Aleppo może potrwać do dwóch lat. Medycyna nie znalazła jeszcze strategii przeciwko towarzyszącym bliznom.
zapobieganie
Kto skórna leiszmanioza Jeśli chcesz zapobiec, musisz na wakacjach zabezpieczyć się odpowiednią odzieżą lub moskitierą przed ukąszeniami owadów, które mogą przenosić chorobę, ponieważ nie opracowano jeszcze szczepionki przeciwko tej chorobie.
Opieka postpenitencjarna
W większości przypadków pacjent ma do dyspozycji tylko kilka działań kontrolnych dla tej choroby, ponieważ przede wszystkim należy postawić szybką diagnozę i późniejsze leczenie. Tylko w ten sposób można zapobiec dalszym powikłaniom, w przypadku których objawy u danej osoby zwykle nadal się nasilają, jeśli nie zostanie rozpoczęte leczenie.
Samoleczenie nie może nastąpić, więc osoba dotknięta tą chorobą jest zawsze zależna od leczenia. Podczas leczenia należy w miarę możliwości unikać kontaktu z innymi osobami, aby nie doszło do dalszej infekcji. Co do zasady, osoba zainteresowana powinna udać się do szpitala, aby choroba była prawidłowo leczona. Podczas leczenia należy również zapewnić ścisły odpoczynek w łóżku.
Nawet po zakończeniu terapii nie należy podejmować żadnego wysiłku fizycznego ani stresujących czynności. Konieczne są regularne kontrole w celu stałego monitorowania stanu narządów wewnętrznych i wczesnego wykrywania możliwych uszkodzeń. Ponieważ osoba dotknięta chorobą nie jest odporna na infekcję po chorobie, należy unikać kontaktu z odpowiednimi zwierzętami, aby nie doszło do nowej infekcji.
Możesz to zrobić sam
W jakim stopniu pacjenci dotknięci skórną leiszmaniozy są dotknięci chorobą w życiu codziennym, zależy w dużej mierze od indywidualnego ciężkości choroby zakaźnej. Zasadniczo wszystkie środki samopomocy należy wcześniej omówić ze specjalistą prowadzącym, aby zmniejszyć ryzyko powikłań. W leczeniu często stosuje się leki, zarówno w postaci maści o działaniu antybiotykowym, jak i leków o działaniu ogólnoustrojowym.
Aby wspomóc terapię leiszmaniozy skórnej, pacjenci zwracają szczególną uwagę na higienę osobistą w domu. Należy jednak wziąć pod uwagę, że za wszelką cenę należy unikać kontaktu chorych obszarów skóry z kosmetykami. Kontakt z wodą jest również krytyczny i musi zostać wcześniej wyjaśniony przez lekarza. Ponadto pacjenci dbają o to, aby nie wykonywać ryzykownych czynności, które mogłyby uszkodzić zmiany skórne i zagrozić ich wyzdrowieniu. Dzieje się tak na przykład podczas gotowania, gdy gorące rozbryzgi tłuszczu lub wody szybko docierają do chorego obszaru skóry.
W celu utrzymania jak najwyższej jakości życia podczas leczenia leiszmaniozy skórnej, pacjenci zwracają większą uwagę na swoje samopoczucie i możliwe skutki uboczne przepisanych leków. W takich przypadkach poszkodowani natychmiast kontaktują się ze specjalistą lub lekarzem ratunkowym.

.jpg)

.jpg)
.jpg)


.jpg)
.jpg)