Pacjent z Zespół Schnitzlera cierpią na przewlekłą pokrzywkę, bóle kości i wzrost przeciwciał monoklonalnych we frakcji gamma. Terapia przyczynowa choroby autoimmunologicznej jeszcze nie istnieje, ponieważ etiologia jest nieznana. Terapia PUVA sprawdziła się w przypadku uli.
Co to jest zespół Schnitzlera?

© rumruay - stock.adobe.com
Plik Zespół Schnitzlera to rzadka i dotychczas niedodiagnozowana choroba, której nazwa pochodzi od nazwiska francuskiego dermatologa L. Schnitzlera. Jako pierwszy opisał chorobę w 1972 roku. Od czasu odkrycia znanych jest zaledwie kilkaset przypadków. Średnio choroba występuje najczęściej po 50 roku życia. W przeszłości rzadko zdarzały się osoby w wieku poniżej 35 lat.
Zespół Schnitzlera charakteryzuje się przewlekłą pokrzywką i patologicznym wzrostem przeciwciał monoklonalnych we frakcji gamma białek krwi. Przeciwciała monoklonalne mają identyczną strukturę molekularną i specjalizują się w tej samej determinancie określonego antygenu.
Ze względu na swoją rzadkość zespół Schnitzlera nie został jeszcze ostatecznie zbadany. Większość wyników badań pochodzi z ostatnich badań i dotyczy tylko około 100 znanych przypadków. Ze względu na tę sytuację badawczą wszystkie powiązania z zespołem Schnitzlera należy ocenić jako raczej niepewne.
przyczyny
Aktualne wyniki badań nad zespołem Schnitzlera sugerują etiologię autoimmunologiczną. Jednak związek przyczynowy nie został ostatecznie zbadany. Badania opierają się na sugestii choroby autoimmunologicznej głównie na przeciwciałach monoklonalnych frakcji gamma, które były wcześniej wykrywalne u wszystkich pacjentów.
Niewiele wiadomo na temat etiologii chorób autoimmunologicznych. Uważa się, że przyczyną grupy chorobowej jest nieprawidłowe programowanie układu odpornościowego. Która główna przyczyna zespołu Schnitzlera wywołuje wybuch choroby, pozostaje w ciemności. Na przykład należy wziąć pod uwagę pewne infekcje wirusowe.
Jednak w dotychczas zbadanych przypadkach nie udało się zidentyfikować żadnych wspólnych chorób. Ze względu na niewielką liczbę znanych przypadków badanie przyczyny zajmie prawdopodobnie lata lub nawet dziesięciolecia.
Objawy, dolegliwości i oznaki
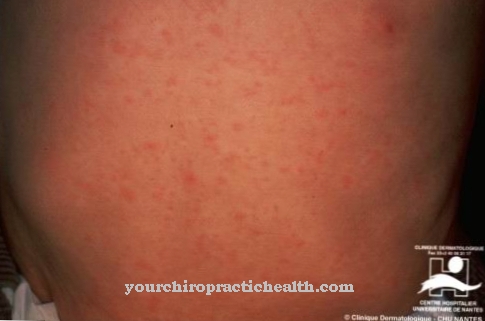
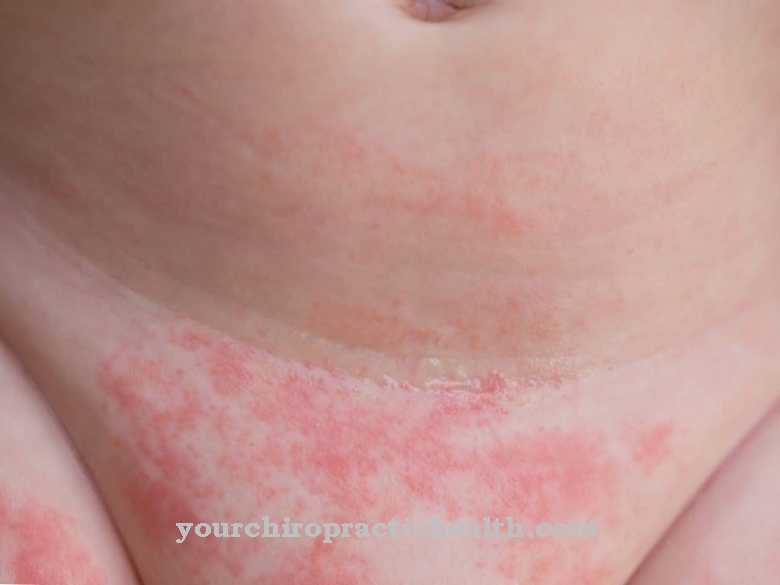
Pierwsze objawy zespołu Schnitzlera pochodzą z obszaru pokrzywki. W prawie połowie wczesnej fazy bez swędzenia, ale może stać się swędzący w miarę postępu choroby. Dominuje okresowa gorączka i utrata masy ciała. To samo dotyczy bólu stawów. Ule występują głównie na tułowiu, rękach i nogach. Zwykle zmiany chorobowe nie dotyczą dłoni, podeszew, głowy i szyi.
U niektórych pacjentów zgłaszano również obrzęk naczynioruchowy i ból kości. Może również rozwinąć się obrzęk węzłów chłonnych, powiększenie wątroby i śledziony oraz zmęczenie. U niektórych pacjentów śledziona i wątroba są powiększone. Zespół Schnitzlera jest przewlekły i może powodować ogólnoustrojową amyloidozę.
Ponadto w ponad dziesięciu procentach przypadków rozwijają się choroby limfoproliferacyjne, takie jak chłoniak lub choroba Waldenströma. Wystąpienie tych komplikacji trwa zwykle dziesięć, a nawet dwadzieścia lat.
Diagnoza i przebieg choroby
Dermatolog rozpoznaje zespół Schnitzlera na podstawie badań klinicznych i laboratoryjnych. Immunoelektroforeza wykazuje monoklonalną gammopatię. Ponadto ESR można znacznie zwiększyć. W morfologii krwi można zaobserwować nieprawidłowości, takie jak leukocytoza, trombocytoza lub anemia. W diagnostyce różnicowej szczególnie należy wziąć pod uwagę zespół Stilla dorosłych.
W diagnostyce różnicowej należy również wziąć pod uwagę chłoniaki, krioglobulinemię lub toczeń rumieniowaty układowy. To samo dotyczy obrzęku Quinckego, zespołu hiper-IgD, zespołu CINCA i zespołu Muckle-Wellsa. Jak dotąd badania zakładały dużą liczbę niezgłoszonych pacjentów, którzy prawdopodobnie zostali błędnie zdiagnozowani z powodu dużej liczby rozpoznań różnicowych.
Nie ma to wpływu na oczekiwaną długość życia pacjentów z zespołem Schnitzlera. Wskazane są jednak regularne badania, aby w odpowiednim czasie wykryć wtórne choroby limfoproliferacyjne.
Komplikacje
W wyniku zespołu Schnitzlera mogą wystąpić różne komplikacje. Utrata masy ciała i choroby wtórne, takie jak pokrzywka, są typowe dla tej choroby. Może temu towarzyszyć obrzęk, ból kości i obrzęk węzłów chłonnych. Rzadko występuje chroniczne zmęczenie.
Powiększenie śledziony i wątroby może powodować różne dolegliwości, takie jak uporczywy ból i stany zapalne narządów. W ponad dziesięciu procentach przypadków rozwijają się choroby, takie jak chłoniak lub choroba Waldenströma - powikłania, które zwykle pojawiają się dziesięć do dwudziestu lat po chorobie. Przewlekłe zapalenie niesie również ryzyko amyloidozy, która z kolei wiąże się z poważnymi powikłaniami. Wreszcie zespół Schnitzlera zwiększa ryzyko zakrzepicy i chorób kości.
Terapia tej rzadkiej choroby niesie ze sobą ryzyko wystąpienia poważnych skutków ubocznych i interakcji. Stosowane środki przeciwbólowe mogą czasami powodować anemię związaną ze stanem zapalnym. Stosowanie leków przeciwhistaminowych i chlorochiny może prowadzić do dolegliwości żołądkowo-jelitowych, bólu kończyn i mięśni, a często także do podrażnień skóry. W ramach terapii PUVA może wystąpić świąd, nudności i zaczerwienienie skóry. Trądzik, przebarwienia skóry i zapalenie mieszków włosowych występują bardzo rzadko. W rzadkich przypadkach może również wystąpić krwawienie do łożyska paznokcia.
Kiedy powinieneś iść do lekarza?
Zespół Schnitzlera zawsze musi leczyć lekarz. Ta choroba nie może wyleczyć się sama, więc dana osoba jest zwykle zawsze zależna od leczenia. Jedynie poprzez wczesne i bezpośrednie leczenie można zapobiec dalszym powikłaniom.
W przypadku bardzo silnego świądu należy skonsultować się z lekarzem. Nierzadko występuje gorączka i znaczna utrata masy ciała. Jeśli te dolegliwości wystąpią bez konkretnego powodu, należy natychmiast skonsultować się z lekarzem. Ponadto silny ból kości lub ogólne zmęczenie i znużenie często wskazują na zespół Schnitzlera i muszą być również zbadane przez lekarza.
W przypadku zespołu Schnitzlera można spotkać się z lekarzem rodzinnym. Dalsze leczenie przeprowadza następnie odpowiedni specjalista, chociaż całkowite wyleczenie zwykle nie jest możliwe. Ponieważ zespół Schnitzlera może również prowadzić do dolegliwości psychologicznych lub depresji, należy również skonsultować się z psychologiem.
Terapia i leczenie
Terapia zespołu Schnitzlera okazuje się równie trudna jak diagnoza. Ponieważ przyczyny nie zostały ostatecznie wyjaśnione, nie jest dostępna żadna terapia przyczynowa. Można stosować tylko terapie objawowe. Leczenie objawowe może być również trudne. W szczególności pokrzywka jest trudna do leczenia, ponieważ NLPZ są krótkotrwałe lub nieskuteczne dla pacjentów.
To samo dotyczy leków przeciwhistaminowych, hydrochlorochiny lub chlorochiny. Do tej pory pacjentom podawano eksperymentalnie glukokortykoidy, immunoglobuliny i plazmaferezę. Jednak środki te nie okazały się skuteczne również w przypadku uli. W niektórych przypadkach rozwiązaniem okazała się tylko terapia PUVA. Leczenie jest łatwiejsze w przypadku okresowych napadów gorączki i bólu kości.
NLPZ są odpowiednie do leczenia w tym kontekście. Niedokrwistość zapalna czasami stanowi powikłanie leczenia. Jednak w przeszłości pacjenci z tym powikłaniem mogli być skutecznie leczeni glukokortykoidami. W pojedynczych przypadkach choroby pacjentom podawano antagonistów interleukiny-1. Zabieg ten okazał się skuteczny w indywidualnych przypadkach. Oprócz leczenia ważnym krokiem zapobiegawczym jest monitorowanie pacjenta.
Powikłania, takie jak chłoniak, należy leczyć jak najszybciej. Dlatego pacjenci z zespołem Schnitzlera proszeni są o uważne monitorowanie własnego przebiegu choroby i kontakt z lekarzem w przypadku podejrzenia powikłań. Chociaż pacjent Schnitzlera zmarł z powodu komplikacji zespołu podczas pierwszego opisu, dzięki postępowi medycyny życie dzisiejszych pacjentów nie jest bezpośrednio zagrożone.
Tutaj znajdziesz swoje leki
➔ Leki wzmacniające obronę i układ odpornościowyzapobieganie
Przyczyny zespołu Schnitzlera są nadal nieznane. To samo dotyczy prawie każdej innej choroby autoimmunologicznej. Z tego powodu ze względu na sytuację badawczą trudno jest zapobiec temu syndromowi.
Opieka postpenitencjarna
Opieka nad zespołem Schnitzlera koncentruje się na leczeniu charakterystycznych objawów. Z reguły nasilenie i czas trwania są różne. Typowe objawy zespołu Schnitzlera to przewlekła pokrzywka (pokrzywka), bóle kości i mięśni, bóle stawów, napady gorączki, zmęczenie i infekcje oczu.
Objawy, które się pojawiły, można zwykle złagodzić lekami przeciwzapalnymi (diklofenak, ibuprofen) lub dużymi dawkami kortyzonu. Jednak długotrwałe stosowanie kortyzonu może prowadzić do poważnych skutków ubocznych. Po pobycie w klinice zaleca się regularne wizyty u lekarza w celu rutynowej diagnostyki. Wyniki kliniczne powinny być stale monitorowane podczas obserwacji.
Badania krwi są wymagane co trzy miesiące. W przypadku kontynuacji leczenia zespołu Schnitzlera, ogólnie rzecz biorąc, spożycie niektórych pokarmów nie ma wpływu na przebieg objawów. Latem objawy mogą być mniej nasilone niż zimą. W pojedynczych przypadkach działanie substancji zapalnej, interleukiny-1, można zahamować lekami.
Typowe objawy pozostają wtedy z dala. Kolejnym zadaniem opieki kontrolnej jest wczesne rozpoznanie chorób wynikających z zespołu Schnitzlera. Może więc istnieć ryzyko amyloidozy. Nie można wykluczyć zachorowania układu krwiotwórczego (chłoniaka). Zespół Schnitzlera trzeba leczyć do końca życia.
Możesz to zrobić sam
W zespole Schnitzlera najważniejszym sposobem samopomocy jest ochrona dotkniętych chorobą stawów i odpowiednia zmiana stylu życia. Osoby dotknięte chorobą powinny zostać intensywnie poinstruowane przez specjalistę w zakresie niezbędnych środków przed rozpoczęciem terapii.
W przypadku uporczywych zmian skórnych przydatne mogą być również środki domowe lub homeopatyczne. Pacjent powinien skonsultować się z lekarzem rodzinnym, który może zastosować dalsze środki przeciw swędzeniu, zaczerwienieniu i krwawieniu. Stabilność kości i stawów można poprawić za pomocą odpowiednich środków fizjoterapeutycznych. Pacjent powinien skontaktować się z fizjoterapeutą i, jeśli to możliwe, ćwiczyć samodzielnie w domu.
W przypadku poważnych powikłań, takich jak amyloidoza AA, wymagane jest szybkie leczenie w szpitalu. Najlepiej, aby krewni skonsultowali się z pogotowiem ratunkowym, aby można było natychmiast podjąć niezbędne środki zaradcze. Można podać leki ratunkowe. Podstawowym zadaniem lekarza jest sprawdzenie miejsc wstrzyknięć. Jeśli wystąpi tutaj stan zapalny lub inne dolegliwości, konieczne jest dalsze leczenie. W przypadku innych nietypowych objawów należy poinformować lekarza.


.jpg)



.jpg)
.jpg)