Cocci występują w kilku formach organizacji i mogą prowadzić do poważnych infekcji, jeśli się rozmnażają, a osoba zakażona ma osłabiony układ odpornościowy. Różne podgatunki ziarniaków mają tak duże zdolności adaptacyjne, że opracowały już szczepy odporne na konwencjonalne antybiotyki. Szczególnie zdradliwe jest to, że ziarniaki mogą wielokrotnie powodować poważne zatrucia pokarmowe pomimo dobrej higieny żywności.
Co to są cocci?
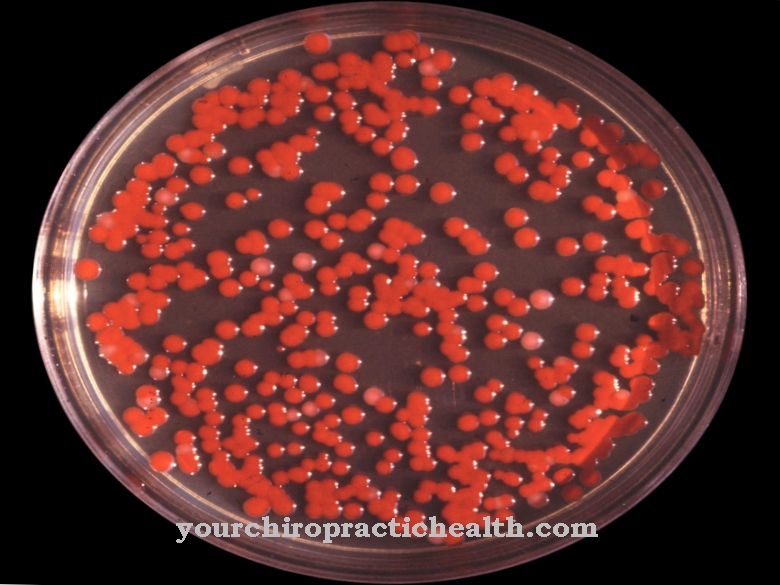
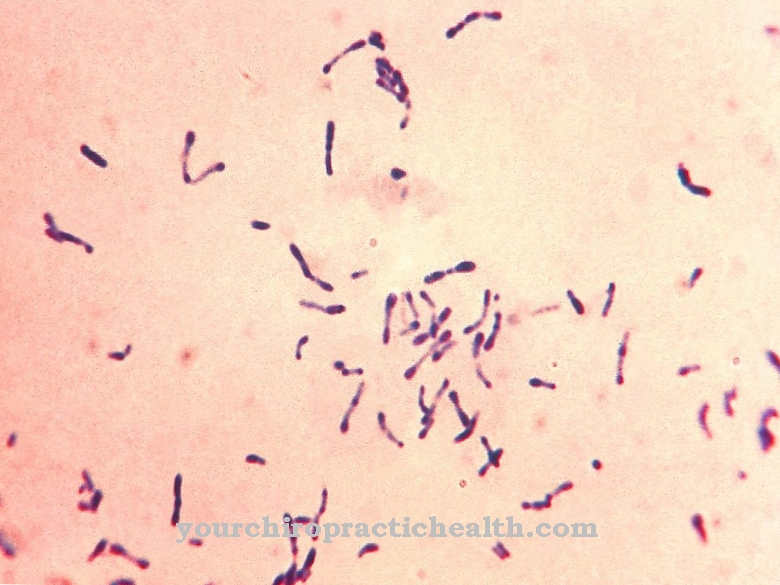
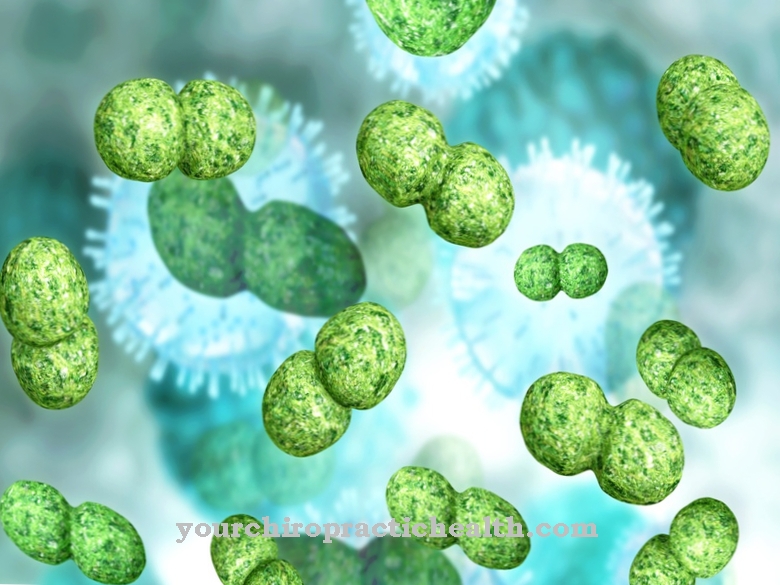
Cocci to bakterie kuliste, które są całkowicie okrągłe, jajowate lub eliptyczne. Laik medyczny może rozpoznać, że niektóre typy bakterii to ziarniaki po nazwie kończącej się na -coccus. Cocci występują w różnych formach organizacji, w zależności od poziomu podziału, na którym nie oddzieliły się od siebie. Najbardziej znanymi przedstawicielami są gronkowce, paciorkowce i enterokoki.
Jeśli bakterie, które normalnie występują w każdym człowieku i zwierzęciu, spotkają się w szczególnie sprzyjających warunkach i szybko się rozmnażają, mogą powodować niebezpieczne choroby, a nawet doprowadzić do śmierci. Szczególnie narażone na zakażenie ziarniakami są szczególnie osoby z obniżoną odpornością, diabetycy, osoby cierpiące na neurodermit i osoby hospitalizowane (pacjenci i personel szpitala). Większość ziarniaków jest leczona zwykłymi antybiotykami. Jednak obecnie istnieją szczepy odporne na niektóre antybiotyki.
Gronkowce zostały po raz pierwszy opisane przez Friedricha Juliusa Rosenbacha w 1884 roku. Enterokoki były kiedyś uważane za paciorkowce serogrupy D, ponieważ podobnie jak paciorkowce mają antygen grupy D Lancefield. Jednak od 1984 r. Są uważane za niezależny rodzaj ziarniaków ze względu na ich odmienną strukturę genetyczną. Należą do Lactobacilli (bakterii kwasu mlekowego).
Występowanie, dystrybucja i właściwości
Bakterie kuliste są zorganizowane w grupy po dwie (diplokoki), tetrady (grupy po cztery) lub jako ziarniaki łańcuchowe, ziarniaki pakietowe (czworokątna aglomeracja 8 lub więcej kulistych bakterii) lub ziarniaki skupione (w postaci winogron). Gronkowce występują w skupiskach i licznie kolonizują powierzchnie skóry i błon śluzowych - co nie stanowi problemu dla osób z nienaruszonym układem odpornościowym.
Gram-dodatnie patogeny nie poruszają się samodzielnie i żywią się gnilnymi substancjami (saprofagami). Ponieważ mają wysoką tolerancję pH, niektóre środki dezynfekujące nie mogą ich zabić. Odwodnienie też nie może im zaszkodzić.
Ponieważ mogą szybko przystosować się do nowych środowisk poprzez mutacje, rozprzestrzeniają się szybko i mogą wywołać epidemie. Przenosi się z człowieka na człowieka poprzez bezpośredni kontakt z osobą zakażoną, poprzez zakażone przedmioty i żywność. Okres inkubacji po zakażeniu gronkowcami wynosi od 4 do 10 dni. Zakażeni pacjenci mogą wykazywać objawy dopiero po kilku miesiącach. W przypadku zatrucia pokarmowego pierwsze oznaki choroby pojawiają się już po kilku godzinach.
Najważniejszymi przedstawicielami są Staphylococcus aureus, który kolonizuje skórę i błony śluzowe, oraz Staphylococcus epidermidis, który żyje na skórze i innych powierzchniach i budzi się w szpitalach ze względu na swoją oporność na penicylinę i metycylinę. Jest tam przenoszony przez zakażone urządzenia, krew, wydzieliny z kaszlu, wydzieliny z ran i kontakt ze skórą. Wnika do organizmu pacjenta przez przeszczepione zastawki serca, sztuczne stawy i założone na stałe cewniki żylne.
Streptococci kolonizują jamę ustną i są zwykle nieszkodliwe. Gram-dodatnie bakterie sferoidalne organizują się pojedynczo lub parami w mniej lub bardziej długich łańcuchach. Nie mogą poruszać się samodzielnie i nie tworzą zarodników. Niektóre pnie są otoczone powłoką śluzu. Żyją beztlenowo, ale mogą być narażone na działanie tlenu i powstają w wyniku procesów fermentacyjnych. Enterokoki również tworzą łańcuchy i są częścią normalnej flory jelitowej zwierząt i ludzi. Występują również w produktach spożywczych, takich jak ser i kiełbasa.
Choroby i dolegliwości
Staphylococcus aureus przedostaje się do krwiobiegu przez rany i urazy. Na zewnątrz powoduje egzemę, czyraki i karbunkuły. Jeśli rozprzestrzeni się w krwiobiegu, może powodować infekcje serca i płuc, zapalenie wątroby, zapalenie opon mózgowych, a nawet zatrucie krwi. Szczególnie zagrożeni są pacjenci z uszkodzoną barierą skórną (cierpiący na neurodermit) oraz osoby z zaburzeniami krążenia skóry.
Szczególnie problematyczne są szczepy Staphylococcus aureus, które są obecnie oporne z powodu nadmiernego stosowania antybiotyków (szczepy MRSA). Bardzo niebezpieczny dla pacjenta jest również zespół wstrząsu toksycznego (niewydolność krążenia w wyniku wybuchu gronkowców w organizmie). Ponadto gronkowce mogą powodować zatrucia pokarmowe, ponieważ nawet obróbka cieplna nie zabija całkowicie patogenu. Niektóre szczepy są nawet niewrażliwe na ciepło. Staphylococcus epidermidis lubi odkładać się na ciałach obcych i tym samym mimo odpowiedniej dezynfekcji przedostaje się do organizmu pacjenta, gdzie może powodować infekcje, a nawet zatrucia krwi. Szczególnie zagrożone są osoby w podeszłym wieku z chorobami serca i osłabionym układem odpornościowym oraz pacjenci niedawno operowani. Po amputacjach atakujące bakterie sferoidalne opóźniają proces gojenia.
Streptococci powodują próchnicę, atakując szkliwo zębów i są odpowiedzialne za wiele infekcji laryngologicznych, takich jak zapalenie ucha środkowego i zapalenie migdałków. Uważa się również, że są przyczyną zapalenia płuc, ropnego zapalenia tkanki łącznej (ropowicy), liszaja ropnego (liszajec), infekcji ran i dróg moczowych, szkarlatyny, gorączki łóżeczkowej i zespołu wstrząsu toksycznego (TSS).
Streptococci można zwykle dobrze leczyć penicyliną. Enterococci mogą prowadzić do przewlekłego zapalenia dróg moczowych, gdy dostaną się do narządów układu moczowego z jelita. Mogą również powodować zapalenie opłucnej i wyściółki serca. Leczy się je połączeniem aminopenicyliny i aminoglikozydów lub - w przypadku oporności na penicylinę lub oksacylinę - połączeniem ampicyliny i gentamycyny.


-durch-vitamin-b12-mangel.jpg)