Plik Achondroplazja reprezentuje najczęstszą postać dziedzicznego niskiego wzrostu, co prowadzi do zaburzeń wzrostu chrząstki i kości. Istnieje normalna długość życia.
Co to jest achondroplazja?

Achondroplazja to klasyczna postać niskiego wzrostu. Na każde 20000 urodzeń przypada jedno dziecko z achondroplazją. Choroba ma podłoże genetyczne i występuje sporadycznie w 80 procentach przypadków. Pozostałe 20 procent ma dziedziczenie autosomalne dominujące. 50 procent niskiego wzrostu jest przekazywane dalej, jeśli dotyczy to jednego z rodziców. Płód homozygotyczny z wadliwym genem nie jest zdolny do życia.
W przypadku nowych mutacji prawdopodobieństwo wystąpienia achondroplazji u potomstwa koreluje z wiekiem ojca. Inteligencja i oczekiwana długość życia osób dotkniętych chorobą są normalne. Wzrost jest opóźniony dopiero po urodzeniu. Dzieci dotknięte chorobą rodzą się w normalnym rozmiarze. Z powodu zakłócenia wzrostu chrząstki płytki nasadowe zamykają się zbyt wcześnie.
Rozwój zatrzymuje się. Osoby z achondroplazją osiągają średni wzrost od 120 do 130 centymetrów. Kobiety dotknięte chorobą osiągają zwykle 120 cm wzrostu, a mężczyźni 130 cm.
przyczyny
Przyczyną achondroplazji jest defekt genetyczny w genie receptora czynnika wzrostu fibroblastów (FGFR-3). Jeśli ten gen zawodzi lub jest uszkodzony, receptor czynników wzrostu fibroblastów staje się nieskuteczny. Te czynniki wzrostu są odpowiedzialne za normalną produkcję fibroblastów. Brak receptora powoduje przerwanie produkcji fibroblastów.
Wada jest dziedziczona jako cecha autosomalna dominująca. Oznacza to, że do wybuchu choroby wystarczy jeden gen. Gdyby odpowiednie geny obojga rodziców były wadliwe, zarodek nie byłby zdolny do życia. Mutacja punktowa prowadząca do achondroplazji jest bardzo dobrze zdefiniowana. W 97 procentach wszystkich przypadków w kodowanym białku w pozycji 380 następuje wymiana glicyny na argininę, z wymianą G-A (guanina na adeninę) zachodzącą w genie w odpowiednim punkcie.
W trzech procentach przypadków w tym miejscu odnotowuje się wymianę G-C (guanina na cytozynę). Jednak ta sama wymiana aminokwasów ma miejsce w kodowanym białku.
Objawy, dolegliwości i oznaki
Achondroplazja charakteryzuje się różnymi zaburzeniami fizycznymi. Główną cechą jest nieproporcjonalnie niski wzrost. Uda i ramiona są skrócone. Górna część ciała ma normalną wysokość. Uderzające są krótkie palce, powiększona czaszka z balkonowym czołem i hipoplazja środkowej części twarzy z płaską nasadą nosa.
Niedorozwój środkowej części twarzy można zobaczyć po urodzeniu. W przeciwieństwie do kończyn tułów jest długi i wąski. Ponieważ kończyny są za krótkie, palce są za krótkie, głowa jest duża, a szyja za krótka, motoryka duża jest uczona bardzo powoli. Z powodu hipoplazji środkowej części twarzy i powiększonych migdałków pacjent często cierpi na obturacyjny bezdech senny. Bardzo częste jest również przewlekłe zapalenie ucha środkowego, które może prowadzić do problemów ze słuchem.
Często zdarzają się też zatłoczone zęby. Górna część kręgosłupa wygięta w kształt kifozy. Krzywizna pojawia się bardzo wcześnie. Jednocześnie jest również wydrążony tył. Osoby dotknięte chorobą często mają wygięte nogi lub kolana. Widoczne jest również przeprost w stawach oraz szerokie, krótkie i trójzębne dłonie. We wczesnym okresie niemowlęcym lub we wczesnym dzieciństwie ucisk rdzenia kręgowego może czasami prowadzić do zatrzymania oddechu.
Ponadto można temu przypisać opóźnienia w rozwoju i inne długotrwałe objawy. W wieku dorosłym zwężenie kręgosłupa często prowadzi do problemów neurologicznych. W tym samym czasie pojawiają się problemy sercowo-naczyniowe. Otyłość jest również częstym problemem. Ciąża jest możliwa, ale kobiety dotknięte chorobą muszą być rodzone przez cesarskie cięcie ze względu na wąską miednicę.
Diagnoza i przebieg
Rozpoznanie achondroplazji jest najpierw dokonywane na podstawie jej wyglądu zewnętrznego. Jednak z diagnostyki różnicowej należy wykluczyć inne formy niskiego wzrostu. Duża głowa z balkonowym czołem i płaskim nosem jest bardzo charakterystyczna i stanowi ważny element wyróżniający. Ponadto przeprowadza się badania radiologiczne, które wykrywają typowe zmiany w kośćcu. Rozpoznanie ostatecznie potwierdza jednak badanie genetyki molekularnej genu FGFR3.
Komplikacje
Możliwym powikłaniem achondroplazji jest nie tylko nieprawidłowa podstawa czaszki, ale także hipoplazja środkowej części twarzy. U kobiet ze znaczną nadwagą (otyłością) mogą pojawić się problemy także w kontekście położnictwa. W przebiegu nieprawidłowej podstawy czaszki może również pojawić się wąski otwór potyliczny (zwężenie dużego otworu potylicznego), co wiąże się ze zwiększonym ciśnieniem wewnątrzczaszkowym (podwyższonym ciśnieniem wewnątrzczaszkowym).
Często w przypadku tego powikłania dochodzi również do ucisku szyjno-rdzeniowego, który w najlepszym przypadku ujawnia się jako uraz kręgosłupa szyjnego, aw jego nasilonej postaci występuje również przy urazie rdzenia kręgowego. W pojedynczych przypadkach, jeśli występuje powikłanie wąskiego otworu potylicznego, może wystąpić bezdech centralny (przerwy w oddychaniu).
Jeśli wystąpi hipoplazja środkowej części twarzy (zmniejszenie rozmiaru środkowej części twarzy), może to prowadzić do zaburzeń rozwoju zębów, utraty słuchu, wystąpienia zapalenia ucha środkowego (ucha środkowego), problemów językowych i względnego obrzęku migdałków (migdałków). Kolejnymi powikłaniami achondroplazji są zwężenia kanału kręgowego, czyli zwężenia w okolicy kanału kręgowego.
W rezultacie mogą rozwinąć się zaburzenia czucia w nogach, aw najgorszym przypadku może dojść do niedowładu (paraliżu) nóg. Mogą również wystąpić zaburzenia w okolicy pęcherza i odbytnicy. W okolicy kolana achonroplazja może powodować niestabilność więzadeł kolana. Jako powikłanie psychospołeczne, oprócz przejawów depresji, może wystąpić obniżona samoocena i problemy w związku.
Kiedy należy iść do lekarza?
W przypadku achondroplazji wizyta u lekarza nie jest konieczna. Leczenie jest wymagane tylko w przypadku wystąpienia dolegliwości fizycznych lub emocjonalnych. Jeśli na przykład zapalenie ucha środkowego występuje wielokrotnie z powodu typowo zwężonej rurki Eustachi, należy to leczyć chirurgicznie. Fizyczne wady rozwojowe, takie jak wygięte nogi lub kolana, wymagają leczenia tylko w przypadku problemów zdrowotnych. Osoby niskiego wzrostu często cierpią na bóle pleców, kolan i stawów biodrowych oraz infekcje ucha środkowego i zatok.
Choroby te muszą być diagnozowane i leczone przez odpowiedniego specjalistę. Rzadko występują również objawy porażenia i dysfunkcji palców rąk i nóg. Gdy achondroplazja wywoła tego rodzaju objawy, należy również skonsultować się z lekarzem. Pozostali kontakt to kręgarze, neurolodzy i ortopedzi.
Jeśli niski wzrost powoduje problemy psychologiczne, można skonsultować się z terapeutą. Rodzice, których dzieci są niskie, mogą w porozumieniu z pediatrą udać się także do odpowiednich poradni i grup samopomocy. Radzenie sobie z achondroplazją na wczesnym etapie może zmniejszyć upośledzenie zarówno psychiczne, jak i fizyczne w późniejszym życiu.
Lekarze i terapeuci w Twojej okolicy
Leczenie i terapia
Leczenie achondroplazji jest objawowe. Upośledzenia czynnościowe spowodowane anomaliami kręgosłupa i początkowym porażeniem można naprawić jedynie poprzez stabilizację interwencji chirurgicznych na kręgosłupie. U niemowląt często konieczna jest operacja odbarczenia kręgosłupa. Czasami podejmowana jest próba wykonania operacji wydłużenia kończyny.
Stałe zapalenie ucha środkowego również wymaga ciągłego leczenia. Jeśli masz obturacyjny bezdech senny, dobrym pomysłem może być usunięcie migdałków, a jeśli jesteś otyły, spróbuj schudnąć. Można zastosować środki chirurgiczne w celu leczenia nieprawidłowości nóg, skrzywień kręgosłupa i zwężenia kanału kręgowego.
Ważna jest również oferta wsparcia psychologicznego i społecznego. Ze względu na dobrą uleczalność poszczególnych objawów oczekiwana długość życia jest normalna lub tylko nieznacznie skrócona.
Perspektywy i prognozy
W większości przypadków achondroplazja nie wpływa na oczekiwaną długość życia. Jednak pojawiają się wady rozwojowe i zaburzenia wzrostu, które mogą ograniczyć życie pacjenta. Na przykład istnieją skrócone palce, które utrudniają chwytanie.
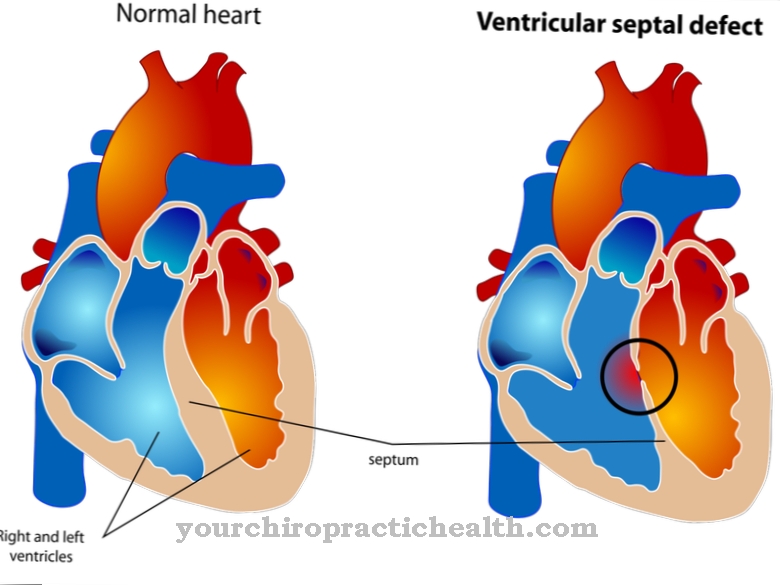
Osoby dotknięte chorobą cierpią również na problemy ze słuchem i stany zapalne w uszach. W najgorszym przypadku może to doprowadzić do całkowitej utraty słuchu. Stawy są często nadmiernie rozciągnięte, co może wydawać się dziwne, zwłaszcza innym osobom. Prowadzi to do zastraszania i dokuczania wśród dzieci. Ponadto z powodu achondroplazji mogą wystąpić trudności w oddychaniu, które w najgorszym przypadku mogą doprowadzić do niewydolności oddechowej. Wady rozwojowe mają również wpływ na serce, a pacjent cierpi na opóźniony rozwój.
W dalszym przebiegu choroby dochodzi również do zaburzeń wrażliwości i paraliżu. Mogą one ograniczać ruch pacjenta, tak że w życiu codziennym może on liczyć na pomoc innych osób. Często potrzebne jest wsparcie psychologiczne.
Leczenie jest zwykle objawowe i może złagodzić objawy. W ten sposób można skorygować wiele wad rozwojowych i wad umiejscowienia.
zapobieganie
Dziedziczenie achondroplazji jest autosomalne dominujące. Dlatego poradnictwo genetyczne dla ludzi jest przydatne w profilaktyce dziedziczenia niskiego wzrostu. Ponieważ ta forma niskiego wzrostu może być przekazana tylko z jednego rodzica na potomstwo. Dzieje się tak w przypadku przekazania dalej wadliwego genu.
Dlatego w rodzinach dotkniętych chorobą istnieje 50 procent szans, że dziecko również będzie cierpieć na achondroplazję. Brakuje jednak środków zapobiegawczych przeciwko samoistnemu wystąpieniu choroby.
Opieka postpenitencjarna
Pacjenci z achondroplazją wymagają intensywnej opieki kontrolnej. Niski wzrost może wpływać na różne obszary ciała, a czasami ma również wpływ na stan psychiczny osób dotkniętych chorobą. Odpowiedzialny chirurg ortopeda odpowiednio przeprowadzi kompleksowe badanie, aby upewnić się, że nie pojawią się nowe dolegliwości.
Wraz z wiekiem osób dotkniętych chorobą mogą wystąpić dalsze ograniczenia w okolicy kręgosłupa, stawów i kości, które należy rozpoznać na wczesnym etapie. Opieka kontrolna powinna odbywać się co trzy do sześciu miesięcy, w zależności od stanu zdrowia pacjenta i towarzyszących mu objawów. Jeśli choroba postępuje pozytywnie, dalsze kontrole można stopniowo ograniczać.
Pacjenci z achondroplazją wymagają jednak stałej pomocy medycznej. W związku z tym opieka pooperacyjna zwykle koncentruje się na zapewnieniu, że rany dobrze goją się po operacji i że nie ma problemów z poruszaniem dotkniętych części ciała. Przede wszystkim należy sprawdzić funkcję i ruchliwość dotkniętych części ciała.
Jeśli zajęte są narządy, zaleca się regularne badania ultrasonograficzne. Ponieważ achondroplazja może mieć bardzo różne formy, opieka kontrolna różni się znacznie w zależności od pacjenta. Osoby dotknięte chorobą powinny ściśle przestrzegać zaleceń lekarza, aby objawy ustąpiły w dłuższej perspektywie.
Możesz to zrobić sam
Achondroplazja uwarunkowana genetycznie jest bardzo rzadką chorobą dziedziczną, ale stanowi największy odsetek w grupie niskiego wzrostu. Ponieważ u noworodków można już rozpoznać niski wzrost, dzieci mają do czynienia z ich odmiennością już w bardzo młodym wieku. Nie są znane sposoby samopomocy, które mogłyby wpłynąć na przebieg choroby.
Aby jak najlepiej wprowadzić dzieci w codzienne życie, zaleca się, aby rodzice skontaktowali się z jedną z grup samopomocy, aby porozmawiać z innymi rodzicami dotkniętymi chorobą i wymienić się doświadczeniami. Jednym z najważniejszych środków samopomocy dla rodziców jest budowanie stabilnej samooceny u dzieci pomimo ich niskiego wzrostu i możliwych innych upośledzeń fizycznych. Wreszcie, grupy samopomocy zyskują na znaczeniu również dla osób dotkniętych wiekiem, ponieważ mogą opisywać własne doświadczenia i konfrontować się z doświadczeniami innych dzieci z achondroplazją.
Kolejnym ważnym środkiem lub zadaniem rodziców jest zmiana mieszkania lub domu za pomocą drobnych pomocy technicznych, takich jak instalacja elektrycznych wyłączników, linek na klamkach, niskich wieszakach na ubrania i wiele innych, tak aby chore dziecko jak najwcześniej umożliwiło mu pewną samodzielność .Należy również upewnić się, że dziecko nosi kask podczas zajęć sportowych, takich jak jazda na nartach, jazda na rowerze lub jazda na rolkach, aby zapobiec mniejszemu ryzyku kontuzji.

-durch-vitamin-b12-mangel.jpg)
-bei-bluthochdruck.jpg)
.jpg)




.jpg)




.jpg)
.jpg)

.jpg)