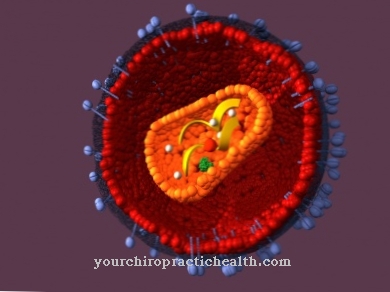
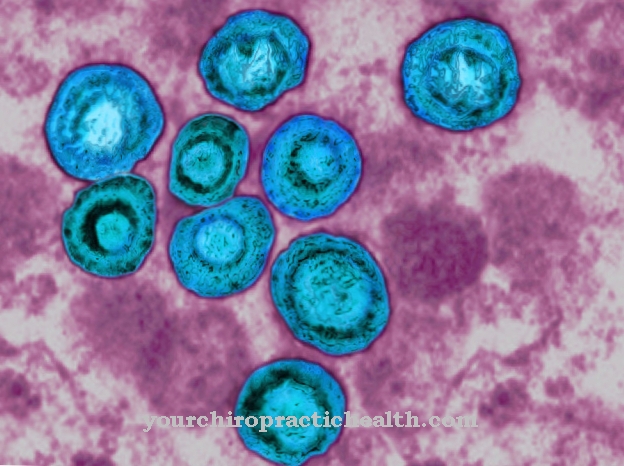
Leishmania brasiliensis są małymi, wiciowcami pierwotniakami należącymi do szczepu bakteryjnego Leishmania, podrodzaju Viannia. Żyją pasożytniczo w makrofagach, do których fagocytują bez uszkodzenia. Są przyczyną amerykańskiej leiszmaniozy skórnej i wymagają zmiany żywiciela przez muchę piaskową z rodzaju Lutzomyia, aby ją rozprzestrzenić.
Co to jest Leishmania brasiliensis?
Leishmania brasiliensis jest głównym czynnikiem sprawczym amerykańskiej leiszmaniozy skórnej. Jest to bardzo mała wiciowata bakteria z rodziny Leishmania, która jest wyposażona w jądro komórkowe i własny materiał genetyczny, dzięki czemu zalicza się ją również do dużej grupy pierwotniaków.
Leishmania brasiliensis jest głównym czynnikiem sprawczym amerykańskiej leiszmaniozy skórnej, porównywalnej z leiszmaniozą skórną, wywoływaną na przykład przez Leishmania tropica w innych regionach.
Bakteria żyje pasożytniczo wewnątrzkomórkowo w chronionych małych wakuolach w cytoplazmie makrofagów. Namnażają się w makrofagach, dzieląc się i przekształcając w formę amastigota (wiciowatą). Po zaprogramowanej śmierci komórkowej (apoptozie) zakażonych makrofagów są one uwalniane w tkance i fagocytowane wraz z fragmentami „ich” makrofagów niezauważone przez inne makrofagi, bez lizosomów, czyli broni makrofagów, ich substancji rozkładających się poprzez Puste bakterie.
Rozprzestrzenianie się bakterii następuje poprzez zmianę żywiciela przez wysysającą krew muchę piaskową z rodzaju Lutzomyia.
Występowanie, dystrybucja i właściwości
Leishmania brasiliensis jest - jak sama nazwa wskazuje - szeroko rozpowszechniona w Ameryce Południowej i Środkowej do Meksyku włącznie. W patogenie zauważalne jest to, że ze względu na swoją charakterystyczną wewnątrzkomórkową formę życia makrofagów nie może on rozprzestrzenić się na inne osoby, a tym samym zapewnić sobie własnego przetrwania. W tym celu Leishmania brasiliensis potrzebuje muszki piaskowej z rodzaju Lutzomyia jako żywiciela pośredniego.
Komar wysysający krew zjada zainfekowane krwią makrofagi, które są trawione w jelicie komara i uwalniają leiszmani amastigotyczne. Następnie przekształcają się w formę biczowaną (promastigota) i aktywnie przemieszczają się w kierunku aparatu gryzącego komara. Jeśli ponownie ugryziesz trąbką, patogeny dostaną się do tkanki skóry ukąszonej osoby i zostaną rozpoznane jako obce przez pierwszą falę układu odpornościowego i fagocytowane przez polimorficzne granulocyty neutrofilowe (PMN).
Aby uniknąć lizy, która zwykle ma miejsce później, patogeny uwalniają określone chemokiny, które zapobiegają lizie granulocytów. Ponadto wiedzą, jak przedłużyć żywotność „swoich” granulocytów z dwóch do trzech godzin do dwóch do trzech dni, aż makrofagi, które są również rzeczywistymi komórkami gospodarza patogenu, również zostaną przyciągnięte przez cytokiny.
Co ciekawe, leiszmani wspierają PMN w przyciąganiu makrofagów, ale jednocześnie zapobiegają przyciąganiu innych gatunków białych krwinek, takich jak monocyty i komórki NK (komórki NK).
Po apoptozie, zaprogramowanej śmierci komórkowej PMN, makrofagi fagocytują fragmenty PMN i bez zauważenia zabierają ze sobą leiszmani. Podobnie jak w przypadku fagocytozy przez granulocyty, makrofagi nie ulegają dalszej lizie bakterii, dzięki czemu mogą się rozwijać i rozmnażać wewnątrzkomórkowo.Leiszmani wiedzą, jak wyłączyć ważną odpowiedź immunologiczną, lizę po fagocytozie i jak używać makrofagów do jej ochrony.
Patogeny zapewniają przetrwanie poprzez zmianę żywiciela za pomocą muszki piaskowej, co wiąże się również ze stosunkowo niewielką zmianą kształtu z formy promastigota do formy amastigota. Leiszmani są zależne od ludzkiego lub innego kręgowca i cyklu muchy piaskowej, która nigdy nie jest przerywana, ponieważ nie ma formy bakterii, która byłaby w stanie przetrwać poza dwoma żywicielami.
Choroby i dolegliwości
Zakażenie Leishmania brasiliensis z okresem inkubacji średnio od dwóch do trzech miesięcy wyzwala amerykańską leiszmaniozę skórną, która występuje głównie w trzech różnych formach. Najczęściej choroba objawia się w postaci czysto skórnej, która jest również znana jako leiszmanioza w kształcie brodawek.
Najpierw w pobliżu miejsca nakłucia tworzy się grudka, która w ciągu kilku tygodni przekształca się w jeden lub więcej bezbolesnych wrzodów. Tworzą się płaskie, nieco brzydkie zmiany skórne, które z czasem ulegają bliznowaceniu. W większości przypadków skórna leiszmanioza goi się samoistnie w ciągu kilku miesięcy, nie uzyskując odporności na patogen.
W rzadszych przypadkach dochodzi do dodatkowej infekcji błon śluzowych (leiszmanioza śluzowo-skórna). Patogen zwykle kolonizuje błony śluzowe nosogardzieli. Pierwsze objawy to trwale zatkany nos lub katar z częstymi krwawieniami z nosa. Nieleczona ta forma leiszmaniozy może prowadzić do poważnych owrzodzeń i zmian tkankowych w nosogardzieli oraz do uszkodzenia przegrody nosowej.
Ogólnie rzecz biorąc, nieleczona błonowo-skórna postać leiszmaniozy ma złe rokowanie. Zdolność patogenu do manipulowania układem odpornościowym, a tym samym przeżycia przeważnie fagocytozy, umożliwia przenoszenie bakterii do innych regionów organizmu w krwiobiegu lub limfie. Chodzi więc o rozsianą leiszmaniozy skórną.
Tę postać choroby można rozpoznać po zmianach skórnych i grudkach, które prezentują się różnie w różnych obszarach ciała. W rzadkich przypadkach patogen przemieszcza się przez limfę do narządów wewnętrznych, takich jak wątroba i śledziona, i powoduje trzewną postać leiszmaniozy.




-durch-vitamin-b12-mangel.jpg)