Neurologia to jedna z najbardziej różnorodnych i fascynujących dziedzin medycyny. Oprócz chorób takich jak stwardnienie rozsiane, choroba Alzheimera i dobrze znany udar, są też takie Ataksje rdzeniowo-móżdżkowe o ogromnym znaczeniu. Stanowią one ogólny termin określający szeroką gamę zaburzeń koordynacji ruchów, a utrata komórek nerwowych prowadzi do nieprawidłowej interakcji między mięśniami.
Co to jest ataksja rdzeniowo-móżdżkowa?

© designua - stock.adobe.com
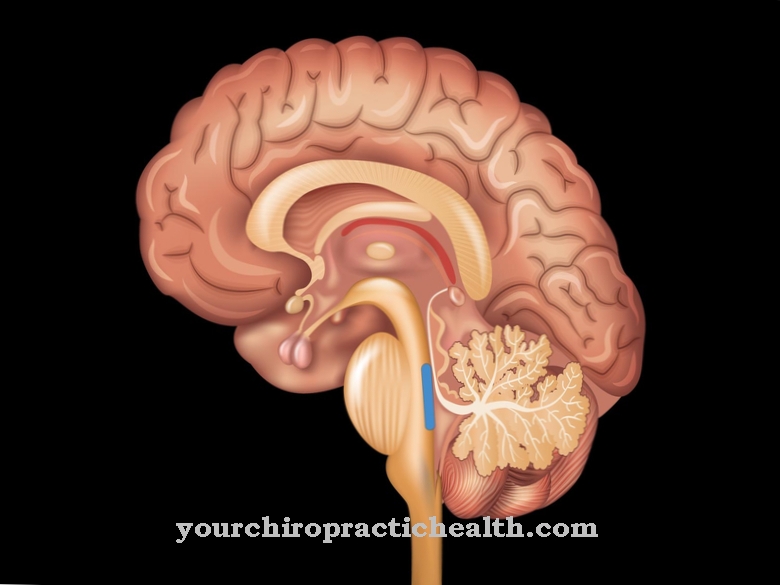
Ataksje rdzeniowo-móżdżkowe (Język angielski: ataksje rdzeniowo-móżdżkowe, krótki: SCA) oznaczają grupę chorób neurodegeneracyjnych ośrodkowego układu nerwowego (OUN) u ludzi. Neurony (komórki nerwowe) móżdżku (móżdżek) i rdzenia kręgowego (rdzeń kręgowy) stopniowo zanikają. Choroby tego typu są niezwykle rzadkie, występują w USA i Europie Środkowej ze średnią częstotliwością jednej nowej choroby na sto tysięcy osób.
przyczyny
Przyczyną jest śmierć komórek Purkinjego (największych neuronów w móżdżku) z powodu dziedziczenia autosomalnego dominującego genów patologicznych. Obecnie znanych jest ponad dwadzieścia pięć różnych lokalizacji genów. Podgrupy ataksji rdzeniowo-móżdżkowej są definiowane zgodnie z tymi genami wyzwalającymi i określane jako SCA typu 1, typ 2, typ 3 lub SCA1, SCA2, SCA3 i tak dalej.
Typy 1, 2, 6, 7 i 17 należą do grupy chorób trinukleotydowych (takich jak choroba Huntingtona), ponieważ choroba jest spowodowana mutacją w postaci niezwykle długiego powtórzenia trypletu (triplet = trzy kolejne zasady nukleinowe) kodonu CAG (co odpowiada aminokwasowi glutaminie). Ataksja rdzeniowo-móżdżkowa typu 3 (SCA3), znana również jako choroba Machado-Josepha (MJD), jest najczęstszą postacią tej choroby w Niemczech, stanowiącą trzydzieści pięć procent dziedziczonych autosomalnie dominująco ataksji móżdżkowych.
Objawy, dolegliwości i oznaki
W większości przypadków choroba zaczyna się w wieku od trzydziestu do czterdziestu lat. Głównym objawem jest zaburzenie koordynacji sekwencji ruchowych (ataksja). Pacjenci skarżą się na wynikającą z tego niestabilność podczas chodzenia i stania, a także na niezdarne chwytanie przedmiotów.
Ponadto dochodzi do zmiany melodii mowy (dyzartria) i zaburzenia ruchu oczu (oczopląs). W zależności od podgrup ataksji rdzeniowo-móżdżkowej występują również objawy zależne od zajęcia innych okolic mózgu, np. Skurcze mięśni, spastyczność (patologiczny wzrost napięcia mięśniowego).
Również zaburzenia pamięci (otępienie), zaburzenia czucia i nietypowe odczucia, zaburzenia połykania, nietrzymanie moczu, pogorszenie widzenia, spowolnienie sekwencji ruchowych i niespokojne nogi (zespół niespokojnych nóg). Niektórzy pacjenci mają objawy podobne do choroby Parkinsona, które dobrze reagują na leki stosowane w leczeniu choroby Parkinsona.
Diagnoza i przebieg choroby
Rozpoznanie ustala się na podstawie szczegółowego wywiadu, badań kliniczno-neurologicznych i dodatkowych ustaleń (np. Badanie PMR, rezonans magnetyczny i badanie neurofizjologiczne) w celu wykluczenia innych możliwych chorób. Pilnie potrzebne jest badanie genetyki molekularnej, aby potwierdzić rozpoznanie.
Określenie, jaki rodzaj ataksji jest obecny, jest często trudne, a czasami niemożliwe, ponieważ różnią się one tylko nieznacznie. W miarę postępu choroby objawy nasilają się, aż choroba prowadzi do śmierci (w większości przypadków).
Komplikacje
Ataksja rdzeniowo-móżdżkowa może powodować różne powikłania, w zależności od postaci choroby. Ogólnie ataksje prowadzą do skurczów mięśni, spastycznych szarpnięć i zmian w melodii mowy. Ponadto mogą wystąpić zaburzenia pamięci, które w miarę postępu choroby mogą przekształcić się w demencję.
Spowolnienie sekwencji ruchowych często stanowi dla osób dotkniętych chorobą znaczne ograniczenie w życiu codziennym, aw połączeniu z innymi powikłaniami, takimi jak typowe pogorszenie widzenia, ataksja czasami powoduje również stres emocjonalny. Niezależnie od postaci choroby objawy nasilają się wraz z postępem choroby. W większości przypadków ataksje rdzeniowo-móżdżkowe prowadzą do śmierci pacjenta. Leczenie zaburzenia neurologicznego również niesie ze sobą ryzyko.
Terapia lekowa zawsze wiąże się z określonymi skutkami ubocznymi i interakcjami u osób dotkniętych chorobą. To samo dotyczy terapii zajęciowej i fizjoterapii, które czasami wiążą się z napięciem, bólem mięśni i drobnymi urazami. Interwencje chirurgiczne są rzadkie w ataksjach buntowniczych, ale mogą prowadzić do infekcji, krwawienia, wtórnego krwawienia, infekcji i upośledzonego gojenia się ran. Jeśli procedura pójdzie źle, pierwotne zaburzenie może się pogorszyć.
Kiedy powinieneś iść do lekarza?
Z reguły w przypadku tej choroby pacjent jest zawsze zależny od leczenia od lekarza. Przede wszystkim wczesna diagnoza z wczesnym leczeniem ma bardzo pozytywny wpływ na dalszy przebieg. To jedyny sposób, aby zapobiec dalszym powikłaniom, ponieważ choroba ta nie może się wyleczyć.
W przypadku problemów z poruszaniem się i koordynacją należy skonsultować się z lekarzem. Z reguły pacjenci nie mogą łatwo chodzić prosto lub prawidłowo sięgać po przedmioty. Skurcze mięśni lub spastyczność mogą również wskazywać na tę chorobę. Wiele osób dotkniętych chorobą cierpi również na trudności w połykaniu, a nawet na nietrzymanie moczu i inne nietypowe odczucia.
Chorobę może wykryć lekarz rodzinny. W celu dalszego leczenia zwykle konieczna jest jednak wizyta u specjalisty. Nie można też jednoznacznie przewidzieć, czy nastąpi całkowite wyleczenie.
Leczenie i terapia
Nie jest jeszcze znane leczenie przyczynowe ataksji rdzeniowo-móżdżkowych. Nacisk kładziony jest na leczenie objawowe w sensie utrzymania funkcjonalnego w celu jak najdłuższego zachowania jakości życia pacjenta. Należą do nich leki, terapia zajęciowa i fizjoterapia, a także terapia mowy.
Według Niemieckiego Towarzystwa Neurologicznego (DGN), badanie pilotażowe wykazało, że ataksje móżdżkowe reagują na substancję czynną riluzol. Chociaż badania nad ataksją rdzeniowo-móżdżkową zostały zintensyfikowane w ostatnich latach, obecnie nie jest tak daleko, aby można było spodziewać się terapii leczniczej w najbliższej przyszłości.
W terapii zajęciowej i fizjoterapii zachowana jest ruchomość poszczególnych sekcji ciała, wzmacniane są kurczące się mięśnie i stymulowane jest tworzenie synaps. Czynności dnia codziennego są praktykowane w celu maksymalnego utrzymania niezależności pacjenta. Terapia mowy działa na istniejące problemy językowe.
zapobieganie
Ponieważ jest to choroba genetyczna, żadna profilaktyka jest niemożliwa.
Opieka postpenitencjarna
Wspólny termin „ataksja rdzeniowo-móżdżkowa” opisuje uwarunkowane genetycznie obrazy kliniczne, w których występuje wpływ na układ nerwowy. Typowymi objawami są zaburzone procesy motoryczne, aż do demencji w późnym stadium. W przeciwieństwie do innych chorób dziedzicznych objawy te występują nie tylko w dzieciństwie. Ataksja wybucha średnio między 30 a 40 rokiem życia, a u niektórych pacjentów wcześniej lub wcześniej, zanim osiągną wiek 50 do 60 lat. Do tego momentu pacjent był bezobjawowy.
W obecnym stanie rzeczy ataksji rdzeniowo-móżdżkowej nie można wyleczyć. Choroba jest przewlekła, aw każdym przypadku kończy się śmiercią. Opieka kontrolna ma na celu złagodzenie objawów i umożliwienie pacjentowi w dużej mierze normalnego życia. Równoległy towarzyszenie psychoterapeutyczne jest przydatne dla osoby zainteresowanej, ponieważ choroba może wiązać się ze stresem emocjonalnym.
Krewni mają również możliwość skorzystania z pomocy psychoterapeuty. Ćwiczenia powinny utrzymywać ruchomość kończyn. Jeśli ośrodek językowy jest dotknięty niepowodzeniami neurologicznymi, zalecane są terapie logopedyczne. Działania kontrolne są długotrwałe, towarzyszą pacjentowi od wybuchu do późnego stadium choroby. Opieka kontrolna ma sens tylko wtedy, gdy jest prowadzona konsekwentnie od lat.
Możesz to zrobić sam
W ataksji rdzeniowo-móżdżkowej nacisk kładzie się na leczenie medyczne i fizjoterapeutyczne. Ponadto pacjenci mogą zrobić kilka rzeczy, aby ułatwić codzienne życie z chorobą.
Zaburzenie koordynacji znacząco ogranicza osoby dotknięte chorobą w życiu codziennym. Dlatego najważniejszym środkiem jest zrekompensowanie ograniczeń i jak najlepsze wsparcie chorego. W większości przypadków konieczne jest przeniesienie się do mieszkania przystosowanego dla osób niepełnosprawnych. Rosnące ograniczenia ruchowe wymagają również chodzenia dla pacjenta. Osoby dotknięte chorobą potrzebują wsparcia w życiu codziennym, ponieważ nawet prostych czynności zwykle nie da się wykonać bez pomocy z zewnątrz. Chorzy powinni zapoznać się z literaturą specjalistyczną dotyczącą ataksji rdzeniowo-móżdżkowej, aby lepiej zrozumieć i zaakceptować chorobę.
Ponadto zalecane są rozmowy z innymi chorymi, na przykład w ramach grupy samopomocy dla osób z chorobą Parkinsona. W późniejszych stadiach choroby konieczna jest opieka ambulatoryjna i ostatecznie stacjonarna. W końcowych stadiach choroby, kiedy ruchy i rozmowy stają się coraz trudniejsze, pomocna może być również kompleksowa opieka terapeutyczna nad pacjentem i jego bliskimi.

.jpg)
.jpg)



.jpg)




.jpg)
.jpg)

.jpg)