Tak jak Neutropenia to zmniejszenie liczby neutrofili we krwi. Neutrofile odgrywają ważną rolę w obronie przed infekcjami, dlatego neutropenia może prowadzić do poważnych chorób ogólnych.
Co to jest neutropenia?

© Sonja Birkelbach - stock.adobe.com
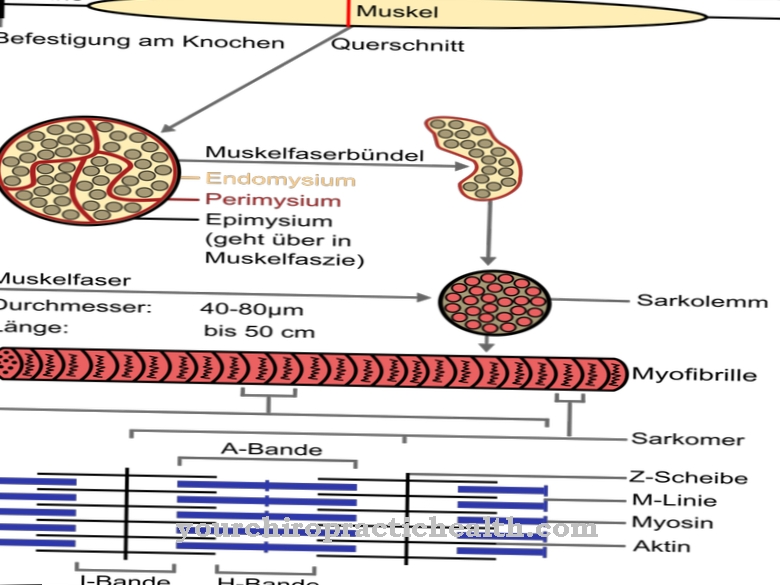
Neutrofile, w skrócie zwane również neutrofilami, to najczęściej występujące białe krwinki (leukocyty). Wyspecjalizowane komórki odpornościowe są częścią wrodzonego układu odpornościowego. Służą do identyfikacji i eliminacji mikroorganizmów chorobotwórczych. Neutrofile mogą wchłaniać i trawić mikroorganizmy. Działają jak fagocyty.
Ponadto ich ziarniste pęcherzyki zawierają różne substancje, które mogą niszczyć bakterie i inne patogeny. Ponadto granulocyty neutrofili mogą tworzyć tak zwane NET (Neutrophil Extracellular Traps).Są to struktury chromatyny, które wiążą mikroorganizmy, a tym samym czynią je nieszkodliwymi. Te funkcje są dostępne w programie Neutropenia Ze względu na brak neutrofili jest to możliwe tylko w ograniczonym zakresie.
Zwykle jeden mikrolitr krwi zawiera od 1800 do 8000 neutrofili. Przy 500 do 1000 neutrofili na mikrolitr krwi występuje umiarkowana neutropenia. Ciężka neutropenia zaczyna się, gdy liczba neutrofili jest mniejsza niż 500 na mikrolitr krwi.
przyczyny
Przyczyna neutropenii może leżeć na różnych poziomach. Z jednej strony zmniejszona produkcja granulocytów może być odpowiedzialna za neutropenię. Najważniejszą przyczyną takiego zaburzenia wychowania jest uszkodzenie szpiku kostnego. Szpik kostny może zostać uszkodzony przez chemikalia, trujące rośliny lub leki, takie jak diuretyki, gryzeofulwina, chemioterapeutyki, antybiotyki, chloramfenikol lub sulfonamidy.
Infekcje mogą również powodować uszkodzenie szpiku kostnego. Uszkodzenie szpiku kostnego często występuje po zakażeniach parwowirusami, panleukopenią lub wirusem białaczki kotów. Neutropenię może również powodować uszkodzenie szpiku kostnego pochodzenia immunologicznego lub nowotworowe. Przykładami nowotworów związanych z uszkodzeniem szpiku kostnego są białaczka lub mielofibroza.
Zwiększone spożycie granulocytów może również prowadzić do neutropenii. Granulocyty neutrofili są szczególnie spożywane w ostrym zapaleniu. Jeśli zapotrzebowanie przekracza zdolności produkcyjne szpiku kostnego, liczba neutrofili we krwi zmniejsza się. Tak zwane przesunięcie w lewo występuje przez krótki czas, podczas którego tylko niedojrzałe neutrofile i ich komórki prekursorowe są uwalniane przez określony czas.
Neutropenia spowodowana zwiększonym spożyciem występuje głównie w bardzo poważnych chorobach, takich jak posocznica, zapalenie macicy czy zapalenie otrzewnej. Tak zwana dysgranulopoeza może również powodować neutropenię. W przypadku dysgranulopoezy zaburzone jest tworzenie granulocytów obojętnochłonnych. Przyczyna może leżeć w cyklu rozwojowym komórek odpornościowych lub w zmniejszonym uwalnianiu.
Dysgranulopoeza może być spowodowana ostrą białaczką szpikową, AIDS, białaczką kotów lub mielodysplazją. Ostra, ale tylko przejściowa neutropenia może być wywołana przez przesunięcie granulocytów obojętnochłonnych do puli neutrofili.
Taka zmiana jest wywoływana przez endotoksyny lub anafilaksję jako część ciężkiej reakcji alergicznej. Wrodzone neutropenia są rzadkie. Przykładami takich wrodzonych neutropenii są zespół Kostmanna i glikogenoza typu 1b.
Objawy, dolegliwości i oznaki
Brak neutrofili początkowo nie powoduje objawów. Osoby dotknięte chorobą są jednak znacznie bardziej podatne na infekcje, ponieważ układ odpornościowy działa tylko w ograniczonym zakresie z powodu niedoboru. W ciężkiej neutropenii mogą wystąpić infekcje zagrażające życiu.
Dodatkowo pacjenci odczuwają zmęczenie, wyczerpanie i osłabienie. Masz gorączkę, czasami z dreszczami. Charakterystyczne dla neutropenii są bolesne owrzodzenia błony śluzowej jamy ustnej lub dziąseł. Często są one spowodowane infekcją grzybiczą zwaną kandydozą.
Diagnoza i przebieg choroby
Przy zwiększonej podatności na infekcje szybko pojawia się podejrzenie braku leukocytów. Jeśli lekarz podejrzewa neutropenię, zleci badanie krwi w laboratorium. Poszczególne krwinki są zliczane w rozmazie krwi. W przypadku neutropenii morfologia krwi wskazuje na wyraźny brak granulocytów obojętnochłonnych. W ciężkich przypadkach na mikrolitr krwi przypada tylko 500 neutrofili. Liczby od 1800 do 8000 są normalne.
Jeśli zdiagnozowana jest neutropenia, przyczyna musi zostać zidentyfikowana tak szybko, jak to możliwe. Anamneza i badanie kliniczne dostarczają informacji o pierwotnej chorobie. Inne objawy, takie jak osłabienie, duszność, ból kości lub uczucie ucisku w jamie brzusznej, mogą wskazywać na białaczkę.
Możesz nawet poczuć powiększoną śledzionę. Biopsję szpiku kostnego można pobrać z kości miednicy, aby wykluczyć zaburzenia tworzenia szpiku kostnego.
Komplikacje
Neutropenia niesie ze sobą wysokie ryzyko ciężkich infekcji bakteryjnych, ponieważ obrona immunologiczna jest znacznie zmniejszona z powodu zmniejszonej liczby neutrofili. Jednak infekcja wirusowa nie jest bardziej prawdopodobna. Jest to obraz kliniczny, który oprócz przyczyn wrodzonych jest często powikłaniem choroby podstawowej.
Może być również wynikiem przyjmowania pewnych leków lub określonych metod leczenia. Te czynniki ryzyka mogą nawet prowadzić do całkowitej utraty neutrofili z niszczycielskimi skutkami. Całkowity brak odpowiednich granulocytów, zwany również agranulocytozą, charakteryzuje się bardzo ciężkim obrazem klinicznym z dreszczami, gorączką i znacznie przyspieszonym rytmem serca. Jest to spowodowane prawdziwą inwazją bakterii w organizmie.
Przy braku neutrofili brakuje również pierwszej obrony organizmu przed tymi intruzami. Oprócz gorączki i dreszczy, błony śluzowe gardła (gardła), migdałków (migdałków), a nawet okolic odbytu i narządów płciowych obumierają. Całości towarzyszą miejscowe obrzęki węzłów chłonnych. W okolicy ust rozwijają się bolesne afty w postaci aftowego zapalenia jamy ustnej.
Agranulocytoza może z kolei prowadzić do zagrażającej życiu posocznicy. W celu ratowania życia pacjentów, oprócz stosowania antybiotyków o szerokim spektrum działania, wymagana jest ścisła ochrona przed infekcją i odstawienie leków wyzwalających.
Kiedy powinieneś iść do lekarza?
Niskie ciśnienie krwi, gorączka i dreszcze są objawami neutropenii. Każdy, kto zauważy te objawy, powinien skonsultować się z lekarzem rodzinnym. Porada lekarska jest szczególnie potrzebna w przypadku dolegliwości, które wydają się występować bez powodu i wiążą się z dyskomfortem fizycznym. Przypadki te mogą być spowodowane neutropenią, która nieleczona może powodować dalsze problemy fizyczne. W przypadku zauważenia objawów infekcji zalecana jest wizyta w szpitalu. Osoby, u których występują wymienione objawy w związku z chemioterapią lub radioterapią, powinny poinformować o tym lekarza.
Osoby z zaburzeniami odporności również należą do grup ryzyka i najlepiej jest szybko skonsultować się z lekarzem rodzinnym. Lekarz może zdiagnozować neutropenię i rozpocząć leczenie. Osoby z odpowiednią historią medyczną (niskie ciśnienie krwi, choroby układu krążenia itp.) Również powinny zasięgnąć porady lekarza. Oprócz gabinetu lekarza rodzinnego można odwiedzić kardiologa lub internistę. W zależności od przyczyny w leczeniu mogą być zaangażowani fizjoterapeuci i lekarze alternatywni. Dzieci najlepiej zgłosić pediatrze, gdy wystąpią wymienione objawy.
Terapia i leczenie
Terapia zależy od choroby podstawowej. W leczeniu objawowym pacjenci otrzymują czynniki stymulujące tworzenie kolonii granulocytów (G-CSF). G-CSF to hormon peptydowy, który stymuluje tworzenie granulocytów. Lek jest wytwarzany z E. coli lub z komórek CHO.
Cztery główne towarzystwa onkologiczne zalecają zapobiegawcze leczenie G-CSF, gdy ryzyko neutropenii wynosi 20%. Może być wymagana odwrotna izolacja. Odwrotna izolacja izoluje osoby o słabym układzie odpornościowym. Przebywanie na specjalnych oddziałach izolacyjnych w szpitalach ma na celu ochronę pacjentów przed chorobami zakaźnymi.
Przed salami chorych na oddziałach izolacyjnych znajdują się śluzy. Personel i goście mogą wchodzić do pomieszczeń z ochroną i po wykonaniu pewnych środków dezynfekujących. Niezależnie od leczenia objawowego należy zastosować leczenie przyczynowe. Jeśli neutropenia jest spowodowana ciężką chorobą zakaźną, wartości krwi powrócą do normy po ustąpieniu infekcji. Z drugiej strony, choroby szpiku kostnego wymagają specjalnego leczenia.
Tutaj znajdziesz swoje leki
➔ Leki wzmacniające obronę i układ odpornościowyPerspektywy i prognozy
Wyjaśnienie przyczyny neutropenii ma kluczowe znaczenie dla dalszego przebiegu choroby, a tym samym dla rokowania. Często stan zdrowia określa się dopiero po długim czasie. Pacjenci najczęściej cierpią na zwiększoną podatność na infekcje, tak więc faktyczne rozpoznanie neutropenii następuje zwykle bardzo późno.
Im wcześniej można ustalić przyczynę, tym lepszy jest dalszy przebieg. Aby zapewnić jak najlepsze leczenie pacjenta, konieczna jest specjalna terapia. Leczenie farmakologiczne może znacznie złagodzić objawy. Ponadto w niektórych przypadkach w celu poprawy ogólnego stanu zdrowia konieczny jest przeszczep szpiku kostnego.
Mimo wszelkich wysiłków wielu pacjentów nie osiąga pełnego wyzdrowienia. Zabieg wiąże się z licznymi powikłaniami, więc wyleczenie nie zawsze jest możliwe. Pacjent wymaga długotrwałego leczenia, a także regularnych badań lekarskich, aby organizm był jak najlepiej wspomagany.
Ponieważ choroba wiąże się z szeregiem upośledzeń, stanowi ogromne obciążenie dla pacjenta i jego bliskich, dlatego życie codzienne należy dostosować do warunków fizycznych. Często oznacza to, że dana osoba zgłasza pogorszenie samopoczucia w dłuższej perspektywie i możliwe są następstwa psychologiczne. Aby osiągnąć poprawę, często konieczne są pobyty na izolowanych oddziałach.
zapobieganie
Większości neutropenii nie można zapobiec. Jeśli istnieje zwiększone ryzyko związane z chemioterapią, G-CSF można podawać zapobiegawczo.
Opieka postpenitencjarna
W większości przypadków środki i opcje dalszej opieki w przypadku neutropenii są znacznie ograniczone. Z tego powodu osoba poszkodowana powinna natychmiast skonsultować się z lekarzem przy pierwszych oznakach i dolegliwościach choroby, aby zapobiec dalszemu wystąpieniu innych powikłań i dolegliwości. Nie może leczyć się samodzielnie, więc leczenie jest nieuniknione.
Większość pacjentów polega na regularnych kontrolach i badaniach lekarskich podczas leczenia w celu wykrycia i usunięcia kolejnych guzów na wczesnym etapie. W przypadku neutropenii osoba dotknięta chorobą powinna szczególnie dobrze chronić się przed różnymi infekcjami. Często bardzo ważna jest również troska i wsparcie własnej rodziny, które może złagodzić rozwój depresji i innych zaburzeń psychicznych.
Pacjent powinien odpoczywać i odpoczywać, powstrzymując się od wysiłku i aktywności fizycznej, aby niepotrzebnie nie obciążać organizmu. W niektórych przypadkach neutropenia może również skrócić oczekiwaną długość życia osób dotkniętych chorobą. Pacjent zazwyczaj nie ma możliwości podjęcia dalszych działań kontrolnych.

.jpg)
.jpg)











.jpg)